болезнь бохо что это такое
Что такое боковой амиотрофический склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Калинкина М. Э., невролога со стажем в 8 лет.
Определение болезни. Причины заболевания
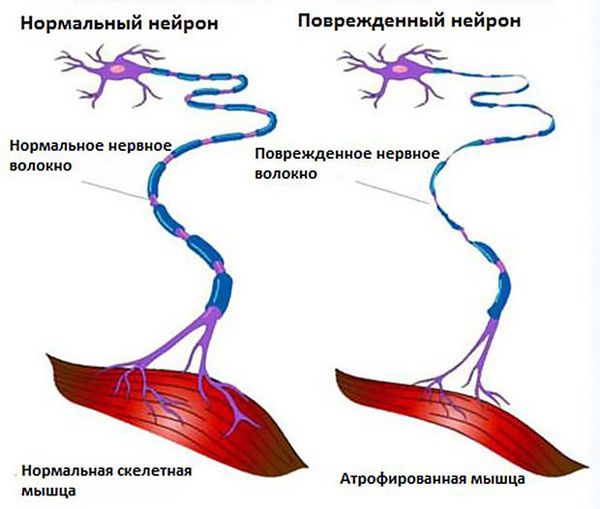
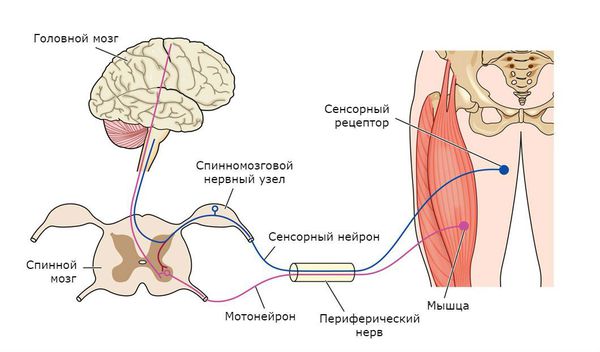
Чтобы понять суть заболевания, необходимо коснуться строения и функций головного и спинного мозга. В структуре спинного мозга на всём его протяжении и частично в стволе головного мозга существуют клетки, посылающие нервный импульс прямо к мышечным волокнам. Они называются нижние мотонейроны, так как своими импульсами приводят мышцы в движение. Группируясь в передней части поперечного среза спинного мозга, нижние мотонейроны образуют так называемый «передний рог».
Также спинной мозг выполняет функцию соединяющего нервного «кабеля» между головным мозгом и частями тела. В норме спинной мозг подчиняется головному мозгу. Это означает, что, если импульс от головного мозга укажет мышце поднять руку, а импульс спинного мозга укажет опустить, то рука поднимется.
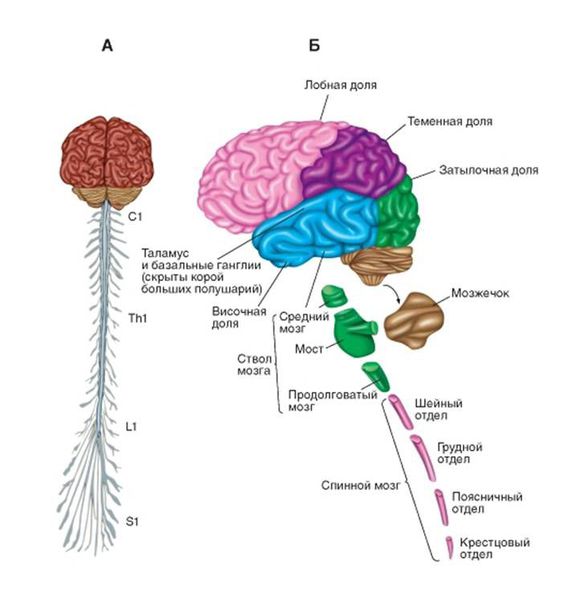
Головой мозг имеет сложное строение, но в данной статье нужно уделить внимание верхним мотонейронам. Они группируются в области, которая отвечает на исходную генерацию двигательных импульсов в организме — коре больших полушарий и стволе мозга. Импульсы, в свою очередь, идут по спинному мозгу вниз к вышеупомянутым нижним мотонейронам, а оттуда к мышцам, приводя их в движение. Именно этот путь поражается при боковом амиотрофическом склерозе.
Боковой амиотрифический склероз — представитель группы болезней двигательного нейрона, т. е. болезней мотонейронов. Кроме БАС, в эту группу включены: первичный латеральный склероз, прогрессирующая мышечная атрофия и прогрессирующий бульбарный паралич.
В ходе многолетних исследований были найдены негенетические модифицируемые факторы образа жизни, предрасполагающие к БАС:
Обобщая вышесказанное, можно сказать, что БАС развивается в результате комбинированного воздействия генов, факторов окружающей среды и образа жизни. Эта модель (ген-время-среда) предполагает, что развитие БАС является многоэтапным процессом, в котором генетические дефекты являются лишь одним из нескольких этапов, в конечном итоге приводящих к БАС.
Симптомы бокового амиотрофического склероза
Начальные симптомы БАС варьируют у пациентов в зависимости от степени поражения верхних и нижних двигательных нейронов и от того, какие участки тела вовлечены. Поэтому особенность бокового амиотрофического склероза заключается в том, что врачи часто вынуждены наблюдать за развитием жалоб в течение нескольких месяцев, прежде чем поставить верный диагноз (например, определить тип заболевания двигательного нейрона или тип БАС)
| Уровень поражения нижнего мотонейрона | Ствол головного мозга | Шейный отдел спинного мозга | Грудной отдел спинного мозга | Поясничный отдел спинного мозга |
|---|---|---|---|---|
| Группы мышц, которые поражаются | Мыщцы лица, мягкого нёба, язык, мышцы гортани и глотки | Мышцы шеи, рук | Мышцы спины, живота, диафрагмы | Мышцы спины, живота, ног |
По мере развития заболевания будут наблюдаться признаки поражения верхнего мотонейрона, а также постепенное присоединение соседних отделов спинного мозга.
Признаки поражения верхнего мотонейрона:
Патогенез бокового амиотрофического склероза
Патогенез заболевания чётко не определён. Примерная схема такова: ген в хромосоме (например ген супероксиддисмутазы-1, находящийся на 21-й хромосоме) «ломается» по неизвестным причинам. В результате синтезируются неправильные белки, которые мешают нормальной работе клеток нервной системы. Нервные клетки из-за этой поломки погибают, но процесс переработки мёртвых клеток (процесс аутофагии) также по какой-то причине не происходит. Из-за этого мёртвые клетки не распадутся на составляющие, а значит не создают «строительного материала» для новых клеток.
Все это соотносится с клиникой. Повышенная активность здоровых нейронов вызывает подёргивание мышц. Вскоре из-за скопления мёртвых клеток и отравления глутаматом нейроны погибают, происходит денервация мышц (разобщение связей мышц с нервной системой), в результате чего те слабеют и истончаются.
Классификация и стадии развития бокового амиотрофического склероза
Единой классификации БАС не существует, поскольку не существует единства представлений о его патогенезе. Рассмотрим Североамериканскую классификацию, которая близка к отечественной. Согласно этой классификация, БАС делится на две большие группы в зависимости от причин: семейный и спорадический (случайный).
Спорадический БАС делится на группы относительно уровня поражения моторных нейронов двигательного пути в дебюте заболевания. БАС может впервые проявиться на уровне ствола мозга, шейного, грудного (в том числе в виде слабости диафрагмальных мышц), поясничного отдела спинного мозга или на всем протяжении пути единовременно.
Семейная группа делится на виды в зависимости от типа мутации конкретного гена супероксиддисмутазы-1 (СОД-1) или мутаций в других хромосомах (около 10 других известных генов).
Североамериканская классификация БАС
Спорадический (случайный) БАС
В первую группу кроме классического БАС входят три патологии: первичный латеральный склероз; прогрессирующая мышечная атрофия; прогрессирующий бульбарный паралич. В нашей стране их считают отдельными заболеваниями и объединяют в группу болезней двигательного нейрона. В США данные патологии рассматривают как варианты проявления БАС. Несмотря на разницу классификаций, проявления этих заболеваний будут одинаковыми в любой стране.
Осложнения бокового амиотрофического склероза
Диагностика бокового амиотрофического склероза
При подозрении на болезнь двигательного нейрона пациент сначала отвечает на стандартные вопросы невролога о жалобах, развитии болезни, сопутствующих заболеваниях (стоит обратить внимание на онкологию и инфекции, так как они могут стать причиной ложноположительного БАС-симптома, а не самой болезни). Врач также спрашивает о болезнях родственников, стране рождения, о мочеиспускании и дефекации.
Невролог должен осмотреть мышцы тела, оценить их силу, тонус, проверить рефлексы с помощью молоточка, оценить чувствительность кожи при помощи иголки и камертона. При подозрении на БАС мышцы непроизвольно сокращаются и истончаются. В них теряется сила, даже если пациент занимается физическими упражнениями для их укрепления. Также врач может задать вопросы, похожие на определение IQ. При снижении интеллектуальных способностей можно заподозрить некий патологический процесс в коре головного мозга, где находится верхний мотонейрон.
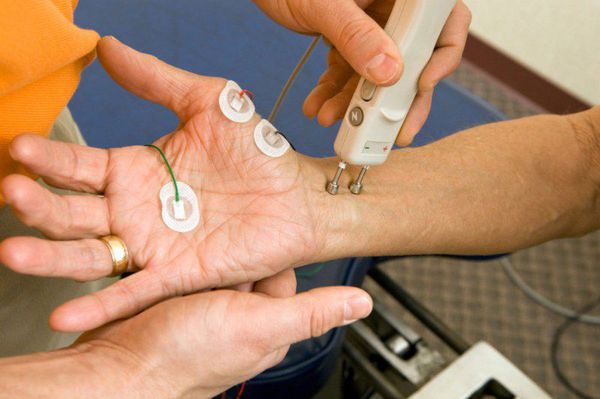
Диагноз бокового амиотрофического склероза невозможно достоверно поставить с первого посещения невролога только после одного исследования ЭМГ. Иногда с целью уточнения заболевания или формы БАС врач дополнительно может назначить:
Функциональную способность пациентов оценивают в баллах по специальной шкале. В соответствии с этой шкалой максимальный балл 48 соответствует полной функциональной способности больного, а минимальный балл 0 соответствует максимально выраженной инвалидизации пациента.
Лечение бокового амиотрофического склероза
Препарат эдаравон является поглотителем свободных радикалов. Это внутривенное лекарственное средство для лечения БАС, которое было одобрено агентством Министерства здравоохранения США в мае 2017 года (примерно через 2 года после его одобрения для лечения БАС в Японии и Южной Корее). Использование этого препарата было оценено при разных неврологических расстройствах, включая БАС, в нескольких клинических испытаниях. Результаты были примечательными. Отмечалось замедление снижения показателей функциональной шкалы на 33 % за 6 месяцев и замедление ухудшения качества жизни людей с БАС в целом. Относительно расстройств дыхания не удалось достичь статистически значимых результатов.
Прогноз. Профилактика
Профилактика заключается в исключении или снижении влияния факторов риска: необходимо отказаться от курения; не контактировать с вредными веществами (пестицидами, гербицидами, свинцом и др.); исключить микротравмы головы.
Появляются и другие исследования, опровергающие пользу «витаминотерапии» для стран, не испытывающих проблем голода и нехватки пищи среди населения. В связи с этим более целесообразно рекомендовать пациентам покупать продукты «средиземноморской диеты», т. е. употреблять в пищу естественные витамины, антиоксиданты, жирные кислоты, не опасаясь передозировки этих веществ. Жителям отдалённых регионов с материальной точки зрения иногда выгоднее покупать пищевые добавки для непродолжительного курса приёма, чем продукты средиземноморской диеты.
Редкие заболевания нервной и мышечной систем
Редкие (орфанные) заболевания нервной и мышечной систем — это группа синдромов и болезней с незначительной распространенностью в популяции, общими признаками которых являются снижение двигательной активности и мышечная слабость.
Зачастую редкие заболевания нервной и мышечной систем обусловлены генетическими причинами — передаются по наследству от родителей к детям или возникают из-за новой мутации генов (спинальная мышечная атрофия, миотония, пароксизмальная миоплегия). Существует и разнородная группа нервно-мышечных синдромов и болезней, вызванных аутоагрессией иммунной системы и выработкой антител, повреждающих и разрушающих здоровые клетки и ткани организма (синдром Гийена — Барре, миастения, мультифокальная моторная невропатия).
Причины возникновения некоторых редких заболеваний нервной и мышечной систем до конца не изучены или неизвестны (боковой амиотрофический склероз, мультифокальная моторная невропатия).
Лекарств, воздействующих на причины возникновения большинства редких заболеваний нервной и мышечной систем, не существует. Однако применение симптоматической и поддерживающей терапии помогает повышать качество жизни пациентов, уменьшать ограничения подвижности, проявления мышечной слабости и, таким образом, улучшать прогноз.
Преимущества лечения редких заболеваний нервной и мышечной систем в клинике Рассвет
Неврологи Рассвета проводят комплексную оценку нервно-мышечных заболеваний, в том числе редких синдромов и болезней. Наши врачи являются высококвалифицированными специалистами, обладают большим практическим опытом и навыками, необходимыми для диагностики и лечения редких демиелинизирующих, аутоиммунных и воспалительных болезней нервной и мышечной систем.
Клиника Рассвет оснащена современным диагностическим и терапевтическим оборудованием, позволяющим точно устанавливать диагноз редкого заболевания и применять эффективную тактику лечения. Мы используем только доказанные терапевтические подходы, проводим лечение по международным протоколам, назначаем эффективную симптоматическую и поддерживающую терапию.
Что такое ботулизм? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
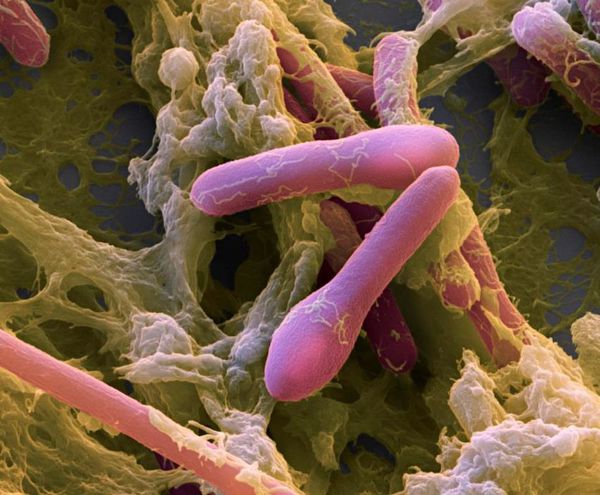
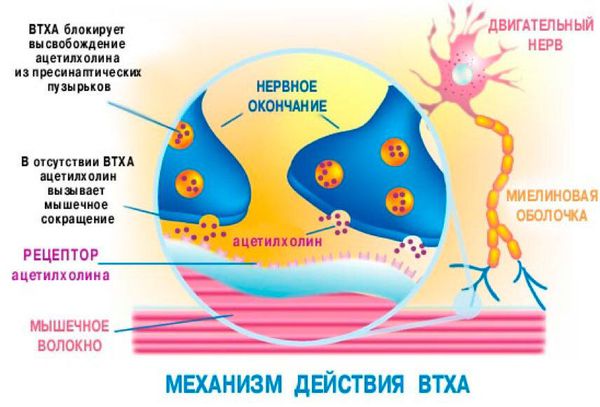
Ботулизм — острое инфекционное заболевание, вызываемое токсином Clostridium botulini, который поражает нервную систему организма, нарушая нервно-мышечную передачу. Клинические признаки ботулизма — синдром общей инфекционной интоксикации, поражение ЖКТ (гастрит, энтерит), неврологические синдромы. При отсутствии адекватного лечения может привести к смерти.
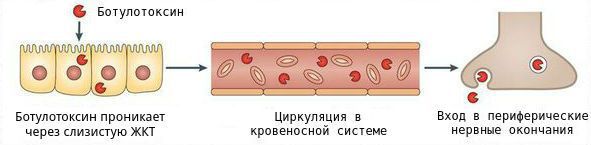
Причина ботулизма — попадание в организм человека ботулотоксина, бактерии Clostridium botulini или спор этого микроорганизма. Развиваются в продуктах питания (консервы с грибами, колбасы, бобовые), размозжённых тканях, ранах наркозависимых.
Этиология
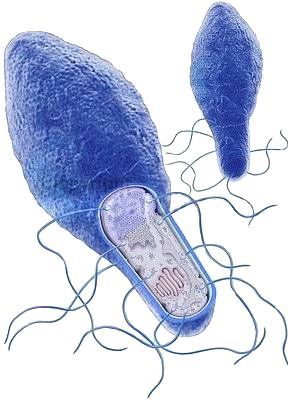
Возбудитель выявлен в 1895 году. В природе бактерия представляет собой грамположительную палочку, которая имеет вид ракетки для тенниса, в теле человека возбудитель грамотрицательный. Clostridium botulini — анаэроб, т. е. развивается только при отсутствии кислорода. Бактерия подвижна — является перитрихом (жгутиковой бактерией).
Вегетативные (активные) формы микроба малоустойчивы в окружающей природной среде. Капсулы нет, формирует споры и выделяет сильнодействующий экзотоксин — ботулотоксин. Он является ферментом белковой природы, достаточно устойчив к факторам окружающей среды. Сохраняется в консервах в течение ряда лет, его токсичность резко повышается под влиянием трипсина в желудке. Может вырабатывать газ, его наличие в закрытых консервных банках можно определить по бомбажу (вздутию).
Под влиянием щелочей при повышенной температуре быстро снижает активность, при кипячении погибает за несколько минут. Хлорсодержащие вещества и марганцовка приводят к его гибели лишь через 20 минут. Солнечный свет и высушивание практически не влияют на него. Вкус пищи не изменяет.
Для возбудителя ботулизма характерно гнёздное расположение, т. е. в одной банке консервов могут быть заражённые и незаражённые места, поэтому не все, употребляющие одну пищу, могут заразиться. При неблагоприятных условиях образуются споры, которые более устойчивы к различным воздействиям: при кипячении погибают только через пять часов. Иногда возможно формирование «дремлющих» спор, прорастающих через шесть месяцев. Они образуются при недостаточном прогревании [1] [2] [3]
Эпидемиология
Механизмы передачи
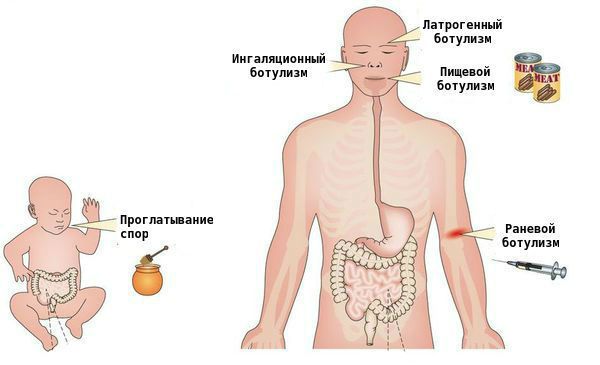
Пищевой ботулизм
Болезнь появляется только при употреблении продуктов, в которых были благоприятные условия для развития и роста вегетативных форм и образования токсина: отсутствие кислорода и термической обработки. Чаще всего это закатанные консервы, особенно если они неправильно приготовлены дома, мясные и рыбные блюда. Первые симптомы пищевого ботулизма — сильная утомляемость, слабость и головокружение, за которыми обычно следуют ухудшение зрения, сухость во рту, а также затруднённые глотание и речь. Также наблюдается диарея, рвота, запор и вздутие живота. По мере развития болезни может появляться слабость в руках и шее.
Ботокс
Симптомы ботулизма
Инкубационный период — до 36 часов при заражении через рот, до 14 суток при раневом ботулизме.
Клинические проявления
Начало внезапное. Характерны синдромы:
Что происходит в организме человека
Первые признаки ботулизма у человека — симптомы кишечного расстройства (гастроэнтерит) и интоксикация: возникают диффузные головные боли, слабость, адинамия, боли в животе (преимущественно в проекции желудка), тошнотворное состояние, повторная рвота, иногда повышается температура тела. Стул до 5 раз в сутки, жидкий, без явных патологических примесей. К концу первых суток симптомы кишечного расстройства прекращаются и на первый план выходят неврологические расстройства.
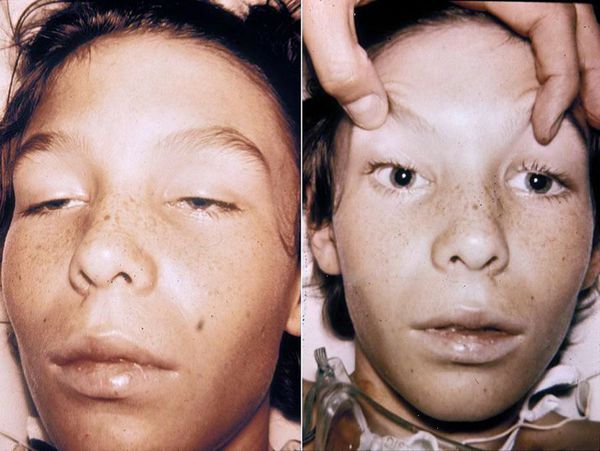
Основной период заболевания характеризуется парезом (снижением двигательной силы) глазных мышц и нарушением зрения. Человек видит туман, сетку, мелькание «мушек» перед глазами. Из-за того, что расслабляется ресничная мышца, контуры объектов расплываются, двоится в глазах (диплопия), расширяются зрачки (мидриаз), реакция на свет значительно снижается.
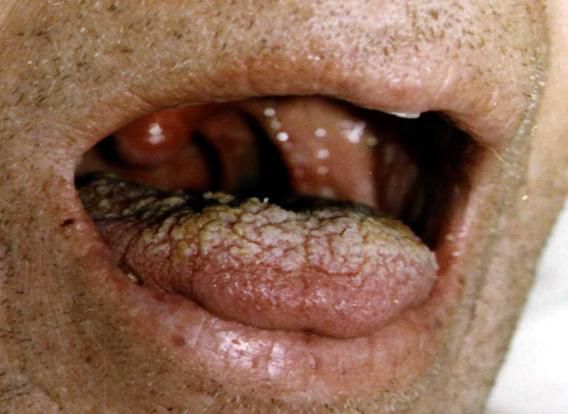
Нарастает чувство сухости во рту, голос становится гнусавым, появляются нарушения глотания (дисфагия), в горле чувствуется «комок». Больной попёрхивается сначала грубой и твёрдой пищей, затем и жидкой, жидкое питание и вода изливаются через нос. Нарастает и прогрессирует слабость мышц, дыхание становиться поверхностным, ощущается сжимание грудной клетки (как будто «обручем»). Парезы и параличи наблюдаются только симметричные.
Объективно обращает на себя внимание прогрессирующая вялость, адинамичность, невнятная речь, маскообразное лицо, косоглазие (страбизм), неконтролируемые колебательные движения глаз (нистагм), неравномерные зрачки (анизокория), опущение верхних век (птоз), ограничение диапазона движения глазных яблок (парез взора). Высунуть язык становится сложной задачей.
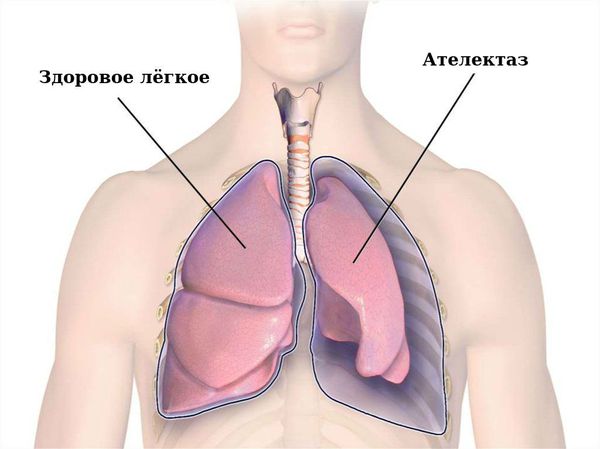
Со стороны сердечно-сосудистой системы также наблюдаются изменения: повышается частота сердечных сокращений, снижается артериальное давление, тоны сердца резко ослабевают. Дыхание становится поверхностным, шумы вдоха и выдоха ослаблены, кашля нет (может быть попёрхивание слизью). Живот вздут, перистальтические звуки резко ослаблены. Слизистая оболочка ротоглотки высохшая, ярко-красного цвета. В надгортанном пространстве накоплена тягучая вязкая слизь, голосовая щель расширена, что в совокупности с нарушением процесса отхождения мокроты приводит в асфиксии (удушью).
При благоприятном течении процесса на фоне лечения медленно улучшается слюноотделение, снижается выраженность неврологических проявлений. Глазные феномены и парезы регрессируют достаточно медленно, общий восстановительный период растягивается на несколько месяцев.
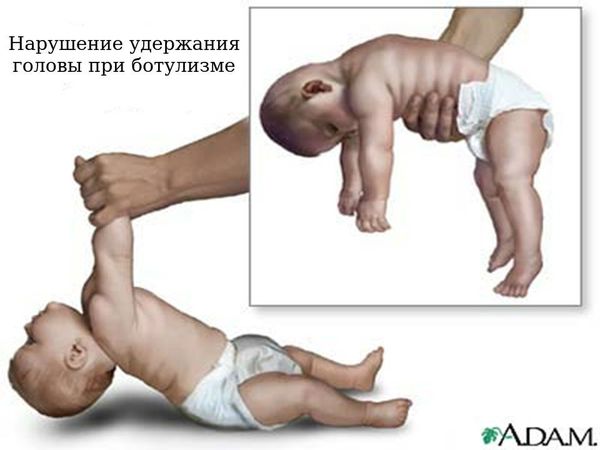
Детский ботулизм
Патогенез ботулизма
Входные ворота инфекции — слизистая выстилка желудочно-кишечного тракта (ЖКТ) и повреждённые кожные покровы.
Главенствующая роль в патогенезе принадлежит ботулотоксину. При алиментарном заражении (через пищу) ботулотоксин совместно с активной формой бактерии попадает в организм человека. Ботулотоксин активно всасывается сначала через слизистую оболочку полости рта, затем через слизистую ЖКТ. После его поступления из желудка и тонкой кишки он проникает в лимфатическую и кровеносную систему и далее с током лимфы и крови попадает во все органы и ткани.
Угнетается иннервация мышц глазодвигательного аппарата, ротоглотки и гортани, блокируется работа дыхательных мышц, находящихся в состоянии постоянной активности. Далее механизм развития можно представить короткой схемой: парезы и параличи межрёберных мышц и диафрагмы → вентиляционная дыхательная недостаточность → гипоксия (нехватка кислорода) → респираторный алкалоз.
Нарушение вентиляции усугубляет парез мышц глотки и гортани, накопление вязкой слизи в над- и подсвязочном пространстве, аспирация (вдыхание) рвотных масс, пищи и воды. Влияние ботулотоксина обратимо, так как органы при этом не повреждаются, поэтому со временем (при устранении токсина) двигательная активность полностью восстанавливается.
Из-за функционального нарушения вегетативной иннервации пищеварительные железы выделяют недостаточно слюны и желудочного сока, развивается выраженный парез желудочно-кишечной системы, на фоне сниженной выработки слюны воспаляется слизистая оболочка полости рта (гнойный паротит). Вегетативные (активные) формы бактерии ботулизма, поступившие в организм человека с едой, продолжают вырабатывать токсин, и его постоянное поступление в кровь усугубляет токсический эффект.
Совместно с бактерией ботулизма в пищеварительный тракт иногда попадают другие кишечные патогены, что обуславливает симптомы гастроэнтерита в начальном периоде у некоторых больных.
Классификация и стадии развития ботулизма
По клинической картине выделяют следующие виды ботулизма:
По течению ботулизм бывает:
Осложнения ботулизма
Диагностика ботулизма
Для диагностики ботулизма выполняются следующие исследования:
Признаки, позволяющие исключить ботулизм:
Дифференциальный диагноз:
Лечение ботулизма
Что можно сделать до приезда скорой помощи
Всем больным уже на догоспитальном этапе следует промыть желудок, дать слабительные препараты и сорбенты, провести очистительные клизмы — это уменьшает количество возбудителя и токсина.
Специфическое лечение ботулизма
Основным мероприятием является введение специфической антитоксической противоботулинической сыворотки, которая нейтрализует ботулотоксин.
Показано назначение антибактериальной терапии для ускорения элиминации (устранения) возбудителя и нормализация кишечной микрофлоры.
Лечение проводится в инфекционном отделении больницы или в отделении реанимации и интенсивной терапии (ОРИТ). Режим палатный, постельный.
Во всех случаях заболевания ботулизмом необходимо неотложное лечение и постоянное наблюдение с готовностью к немедленной дыхательной реанимации.
Диета определяется тяжестью расстройств глотания и желудочно-кишечного тракта.
Прогноз. Профилактика
При своевременном лечении ботулизма, т. е. при раннем введении противоботулинической сыворотки, прогноз благоприятный. Восстановление длится несколько месяцев и заканчивается полным выздоровлением. Необратимые остаточные явления для ботулизма не характерны.