Катаракта и глаукома в чем отличие
Катаракта и глаукома
Вопреки распространенному заблуждению, катаракта далеко не ограничивается одним лишь помутнением хрусталика. Патологический процесс затрагивает, кроме оптической прозрачности, ряд других физических свойств хрусталикового вещества: эластичность, плотность и пр. С развитием катаракты хрусталик все больше увеличивается в размерах, создавая повышенное механическое напряжение в окружающих тканях и жидкостях. Возникает глаукома — состояние повышенного внутриглазного давления.
Что первично: катаракта или глаукома
Выше описан лишь один из возможных механизмов развития глаукомы. Синдром повышенного внутриглазного давления может быть и первичным, автономным заболеванием, и следствием хронических или острых заболеваний в других системах организма, и осложнением катаракты, и одной из ее причин.
Так или иначе, катаракта в сочетании с глаукомой является осложненной патологией, оставлять которую без медицинского вмешательства, —например, уповая на то, что «оно само пройдет», или веруя в бесчисленные народные средства, — означает рано или поздно лишиться зрения. Вопрос ставится именно так, и разумней всего отнестись к нему всерьез.
В абсолютном большинстве случаев единственным решением опасной проблемы является микрохирургическая операция. Следует знать, что в прежние годы глаукома считалась противопоказанием к оперативному лечению катаракты, однако сегодня технология и методология удаления пораженного хрусталика и имплантации интраокулярных линз шагнула так далеко вперед, что это противопоказание преодолено и снято.
В тех случаях, когда первопричиной глаукомы являются именно изменения свойств катарактального хрусталика, его удаление само по себе становится достаточным для того, чтобы нормализовать внутриглазное давление. В этих случаях специальное антиглаукоматозное лечение или вмешательство просто не требуется.
Однако, чаще между глаукомой и катарактой все-таки нет непосредственной причинно-следственной связи: эти заболевания являются просто синхронными, сочетанными и осложняющими друг друга. В таких случаях единственным эффективным методом лечения также выступает микрохирургическая операция, однако производится она в два этапа или, вернее, включает «две операции в одной». Сначала осуществляется непроникающая глубокая склерэктомия (методика нормализации давления внутриглазных жидких сред), затем удаление катаракты (например, наиболее распространенным сегодня методом ультразвуковой факоэмульсификации).
Важно подчеркнуть, что современный уровень развития офтальмохирургии позволяет даже такие сложные комплексные операции производить «одним днем», без госпитализации и общего наркоза, с очень коротким реабилитационным периодом, по завершении которого зрение восстанавливается до пределов, максимально возможных в каждом индивидуальном случае.
Для справки:
Непроникающая глубокая склерэктомия (НГСЭ)
Современная малоинвазивная оперативная техника, разработанная как способ восстановления естественного объема и давления внутриглазной жидкости без каких-либо проколов и других травматичных вмешательств. В ходе НГСЭ до оптимальной степени истончается мембрана, служащая естественным «клапаном»-регулятором внутриглазного давления. Методика применяется в нескольких модификациях (иногда устанавливается специальный дренаж, используется лазер и т.д.).
Факоэмульсификация катаракты
Короткая, малоинвазивная и высокоточная микрохирургическая операция, которая заключается в ультразвуковом размягчении и удалении пораженного хрусталика (через микроскопический, не требующий дальнейших швов разрез) с заменой его имплантатом — интраокулярной линзой (искусственным хрусталиком), восстанавливающей природные оптические характеристики глаза.
По большому счету, причинно-следственные отношения катаракты и глаукомы для пациента не столь уж и важны. Гораздо важнее понимать, что такое сочетание — ситуация опасная и однозначно хирургическая, причем меры должны быть приняты своевременно.
Чем отличается катаракта от глаукомы?
Среди всех заболеваний органа зрения катаракта и глаукома занимают лидирующие позиции. Именно эти патологии чаще всего становятся причиной значительного ухудшения остроты зрения, особенно в пожилом возрасте. Эти болезни имеют абсолютно разные механизмы образования и развития, однако бытует ошибочное представление о схожести патологий. Пациенты их часто путают и не знают, насколько серьезными могут быть последствия для функции органа зрения.
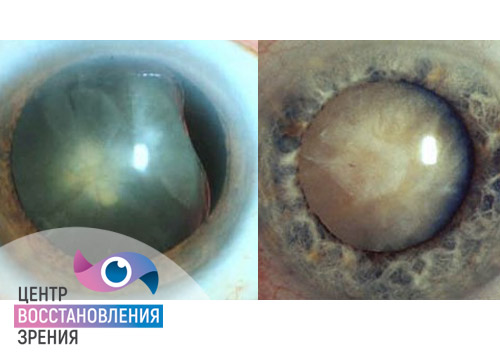
Особую сложность представляет собой обратимость изменений и прогнозы в лечении катаракты и глаукомы. Если при глаукоме возможна консервативная терапия на ранних стадиях, то катаракту сразу рекомендуется оперировать, при этом в запущенных случаях глаукомы невозможно остановить патологические процессы даже при помощи оперативного вмешательства.
Однако при ответственном отношении к собственному здоровью пациенты могут самостоятельно диагностировать у себя первые признаки нарушений нормальной работы зрительной системы и вовремя обратиться за помощью к врачу и лечить заболевание.
Что такое катаракта и глаукома
Катаракта – это изменение прозрачности ткани хрусталика, при которой возникает нарушение естественного процесса проникновения лучей света и восприятия изображения. Заболевание часто проявляется в пожилом возрасте. Речь идет о сенильной форме катаракты, когда белковые структуры хрусталика меняют свой состав и становятся причиной потери прозрачности главной оптической линзы. Однако у детей часто наблюдаются врожденные изменения прозрачности хрусталика, что приводит к нарушению работы зрительного тракта с самого рождения. Патологические изменения проницаемости хрусталика для лучей света становятся причиной ухудшения остроты зрения, в процессе созревания катаракты возможна полная потеря возможности видеть.
Глаукома – это общее название всех патологических процессов, которые протекают в условиях повышенного внутриглазного давления. Заболевание отличается от катаракты хроническим течением – гиперпродукция естественной внутриглазной жидкости или ее недостаточный отток могут стать причиной изменения естественных механизмов работы внутриглазных структур и даже негативно повлиять на зрительный нерв. Атрофические процессы в тканях глаза необратимы, поэтому особенно важно обратиться за помощью офтальмолога на начальных стадиях заболевания, уменьшая риски полной потери зрения. Особенностью глаукомы считается более высокая вероятность двустороннего поражения, в то время как катаракта обычно начинается на одном глазу и затрагивает только отдельные его структуры.
Принципиальное отличие катаракты и глаукомы – эффективность хирургического лечения. Операция при катаракте включает в себя этап удаления хрусталика и замену его на искусственную интраокулярную линзу, которая выполняет все функции нормальной хрусталиковой ткани. Это полностью решает все проблемы, связанные с ухудшением зрения, а также препятствует дальнейшему распространению процесса. Вторичная катаракта и другие осложнения операций развиваются достаточно редко. Хирургическое вмешательство при глаукоме рекомендуется только в случае неэффективности консервативной терапии и невозможности поддержания нормального внутриглазного давления. Выбор оперативного лечения зависит от причины офтальмогипертонуса, однако часто манипуляции оказываются недостаточно эффективными, и через некоторое время проблема повышенного внутриглазного давления возвращается.
Причины и симптомы заболеваний
Несмотря на различие патогенетических механизмов, у катаракты и глаукомы есть ряд общих причин и факторов риска.
У патологий есть схожие симптомы, связанные с ухудшением остроты зрения, что может стать причиной неправильной оценки собственного состояния здоровья пациентами. Разобраться с истинными причинами ухудшения зрения помогает офтальмолог во время приема.
Известны такие симптомы глаукомы, как:
Такие же проявления можно расценить как симптомы катаракты, однако чаще всего заболевание проявляется разнообразными признаками, из которых можно выделить:
Отличие катаракты от глаукомы заключается в четкой стадийности развития заболевания. После перехода от начальной формы в зрелую важно начать лечение вовремя, чтобы не допустить развития перезрелой катаракты. В то время как начальные стадии глаукомы пациент может никак не замечать, в то время как болезнь уже начала свое губительное необратимое воздействие.
Глаукому можно отличить от катаракты также по ощущению давления внутриглазных структур – пациенты часто жалуются на головные боли, ощущения сдавливания висков и дискомфорт при напряжении глаз. Также принципиально важно, какая форма глаукомы развивается у пациента, поскольку для закрытоугольного типа заболевания характерно развитие острых приступов – резкого прекращения оттока внутриглазной жидкости с высоким риском атрофии зрительного нерва и яркой клинической симптоматикой в виде острой боли, стремительного нарушения остроты зрения, покраснения глаза, головной боли и других опасных признаков.
Методы лечения катаракты и глаукомы
После тщательного обследования у офтальмолога и подтверждения катаракты объективными методами диагностики больному в обязательном порядке будет рекомендована операция. Современные протоколы лечения катаракты подразумевают выполнение хирургического вмешательства даже на ранних стадиях патологии. Однако решиться на оперативное лечение сразу бывает достаточно сложно, и пациенты предпочитают начать терапию с консервативных методов – применения глазных капель для улучшения питания внутриглазных структур. Но важно понимать, что ни один из существующих препаратов не в состоянии полностью решить проблему и остановить развитие патологического процесса – денатурация белковых структур хрусталика будет продолжаться, вызывая новые клинические проявления и существенно ухудшая качество жизни.
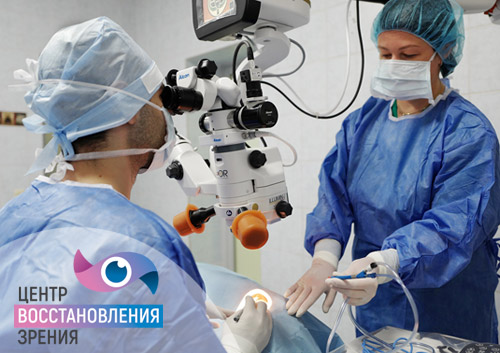
Лечение глаукомы направлено на устранение причины повышенного внутриглазного давления, поэтому они подбираются индивидуально. Чаще всего эффективными оказываются инстилляции специальных капель, которые вместе с устранением дополнительных факторов риска сохраняют нормальное внутриглазное давление. Лазерная иридотомия, различные виды пластики и другие операции оказываются малоэффективными, если остается причина повышенной продукции внутриглазной жидкости или нарушения ее оттока.
Может ли быть катаракта и глаукома одновременно?
Катаракта и глаукома нередко дополняют друг друга, вызывая повышенные риски осложнений и трудности в выборе метода лечения. Глаукома может стать причиной изменения прозрачности хрусталика или, наоборот, следствием патологического помутнения и увеличения объемов хрусталика вследствие отека.
Клиники предлагают одновременное лечение катаракты и глаукомы, которое позволяет сохранить остроту зрения и предупредить необратимые изменения зрительного нерва. Имплантация искусственного хрусталика предупреждает дальнейшее повышение ВГД и прогрессирование глаукомы, что особенно важно для лечения обеих патологий.
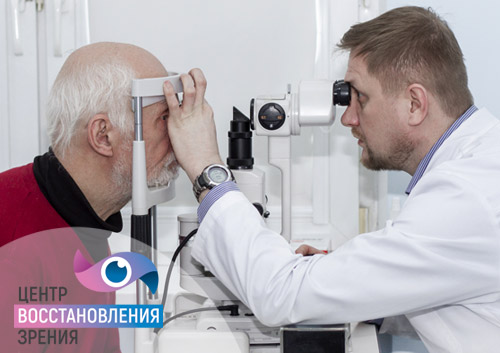
Первые признаки глаукомы и катаракты
Автор:

Начальные признаки глаукомы
Не всегда пациент в состоянии заметить незначительные признаки начала глаукомы. Однако каждому пациенту, возраст которого более 60 лет, необходимо обращать внимание на такие симптомы, как затуманивание зрения. Оно может возникать после напряженной длительной работы, непривычного положения тела вниз головой, пребывания в затемненном помещении. Если в подобных ситуациях у пациента возникло затуманивание зрения, то следует скорее посетить окулиста. В ряде случаев, например, при наклоне головы или после физической нагрузке, при глаукоме возникают болезненные ощущения в области глаза, височной части, головы. Это также является тревожным симптомом.
Еще одним ранним симптомом внутриглазной гипертензии является появление так называемых радужных кругов при взгляде на точечные источники света (фонарь, луна и т.д.). иногда на начальных этапах глаукомы возникает общее снижение зрения, которое требует частой замены оптических устройств, а также изолированное снижение сумеречного зрения.
Важно обращать внимание на все эти симптомы людям, у которых имеется предрасположенность к глаукоме или отягощенная наследственность. Именно эта категория пациентов должна посещать окулиста регулярно, а также контролировать внутриглазное давление.
Признаки глаукомы на поздних стадиях
В отличие от начальных признаков глаукомы, которые бывает трудно заметить, в случае далеко зашедшего процесса большинство симптомов становятся очевидными.
В последнем случае возникает явная внутриглазная гипертензия, снижение остроты зрения, а при осмотре можно выявить изменения глазного дна.
Повышение внутриглазного давления проявляется ощущением тяжести, дискомфорта, напряжения в глазном яблоке. Часто присоединяется головная боль и болевые ощущения в глазу, степень которых зависит от выраженности гипертензии. При остром приступе глаукомы наблюдается тошнота, иногда рвота, страдает и общее состояние. Так как при глаукоме обычно страдает оба глазных яблока, боль возникает с обеих сторон, выраженность ее также определяется уровнем внутриглазного давления. При далеко зашедшем процессе может развиться длительное снижение зрения, которое иногда заканчивается полной и необратимой утратой его, то есть слепотой.
При этом значительно чаще возникает временная потеря зрения, которая связана с сужением полей зрения. Начинается утрата зрения с внутренней стороны, то есть пациент не воспринимает предметы, расположенные медиально, в частности, свой нос. Далее процесс прогрессирует и поражает другие области, включая центральную, в результате чего страдает центральное зрение. Постепенно зрительная функция угасает до светоощущения, а затем и до слепоты.
Даже при слепоте, у пациента могут сохраняться болевые ощущения в области глаза, виска, головные боли. Все это является признаком высокого давления внутри глазного яблока.
Изменения со стороны глазного дна может определить только офтальмолог при специальном осмотре пациента. При глаукоме глазное дно претерпевает значительные изменения. Возникает экскавация (углубление, вдавление) диска зрительного нерва, которая связана с повышенным давлением на него. При длительном сдавливании нарушаются обменные процессы в нервных клетках и волокнах, что приводит к постепенной атрофии зрительного нерва и слепоте.
Признаки катаракты и глаукомы
На вопрос о связи катаракты и глаукомы можно ответить утвердительно.
Известно, что развитию катаракты нередко предшествует внутриглазная гипертензия, что связано с нарушением обменных процессов во всех тканях глаза. При нарушении работы клеток возникает помутнение хрусталика, то есть катаракта.
И наоборот, поздние стадии катаракты могут приводить к повышению внутриглазного давления. Хрусталик становится мутным, отечным, он увеличивается в объеме и препятствует нормальному току внутриглазной жидкости. Это является причиной усиления симптомов глаукомы.
Симптомы катаракты часто включают снижение остроты зрения, появление мутности или летающих точек и мушек. У некоторых больных катаракта созревает быстро, у других скорость развития патологического процесса значительно ниже. Справиться со снижением зрительной функции при катаракте, как правило, не удается. После того, как катаракта полностью созрела, пациент с трудом может отличить свет от темноты.
Начальные симптомы катаракты и глаукомы часто похожи. Основной задачей потенциального пациента является вовремя заметить эти признаки и посетить специалиста, который уже установить правильный диагноз и назначит лечение.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В нашей клинике прием проводится лучшими специалистами–офтальмологами с большим опытом профессиональной деятельности, высочайшей квалификацией, огромным багажом знаний.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81, 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Глаукома и катаракта
В ряде случаев необходимо провести одномоментное хирургическое лечение двух офтальмологических заболеваний (катаракты и глаукомы). Благодаря новым технологиям, пациента и его врача больше не беспокоит вопрос о том, какое заболевание следует лечить в первую очередь.
Сочетанное заболевание глаукомой и катарактой встречается не так уж и редко. При катаракте происходит частичное или полное снижение прозрачности хрусталика. Это состояние является наиболее распространенным среди всех возрастных изменений глаз. Причиной глаукомы является повышение уровня внутриглазного давления. Обычно это заболевание также диагностируется в пожилом возрасте, но может быть обнаружено и у молодых.
Два этих заболевания (катаракта и глаукома) могут развиваться независимо друг от друга. При этом катаракта возникает вследствие возрастных изменений на фоне уже существующей глаукомы.
В других ситуациях глаукома становится осложнением катаракты. При этом отмечается не только снижение прозрачности хрусталика, но и увеличение его в размере. Циркуляция водянистой влаги вследствие этого нарушается, а уровень внутриглазного давления увеличивается. Это приводит к постепенной атрофии волокон зрительно нерва. Вследствие глаукомы возникает трубчатое зрение, которое является результатом снижения периферического зрения. Зрительные сигналы от этих областей перестают поступать в центры головного мозга, и если не провести своевременное лечение, можно полностью утратить зрение.
Вернуть зрение, которое утрачено в результате глаукомы, не возможно. Именно поэтому так важно своевременно провести лечение катаракты, чтобы предотвратить развитие вторичной глаукомы.
Лечение катаракты и глаукомы
Если не провести своевременное лечение глаукомы и катаракты, то последствия могут быть весьма печальными. Вследствие снижения прозрачности хрусталика отмечается снижение остроты зрения. Глаукома же приводит к сужению полей зрения. При этом можно полностью и необратимо утратить зрительную функцию.
Оперативное лечение необходимо провести как при первичной катаракте и глаукоме, которые возникли независимо друг от друга, так и в случае вторичной глаукомы, связанной с изменением хрусталика.
Если катаракта сочетается с вторичной глаукомой, то назначается обычно ультразвуковая факоэмульсификация катаракты и последующая имплантация интраокулярной линзы. Эта операция помогает восстановить остроту зрения. Кроме того, искусственный хрусталик имеет меньший объем, поэтому не создает препятствие для оттока жидкости из глаза. Это приводит к нормализации уровня внутриглазного давления. Подобная операция позволяет предотвратить дальнейшее развитие глаукоматозного процесса даже без выполнения дополнительных операций.
Если катаракта возникла на фоне уже имеющейся глаукомы, то назначают одновременно две операции: непроникающая глубокая склерэктомия (для лечения глаукомы) и ультразвуковая факоэмульсификация катаракты. Первая операция восстанавливает пути оттока жидкости и нормализует уровень внутриглазного давления (при открытоугольной форме глаукомы). Чтобы повысить эффективность операции, можно применять специальные современные дренажи. После выполнения ультразвуковой факоэмульсификации, пациент избавляется от катаракты.
Видео нашего специалиста о проблеме
Преимуществами одномоментного лечения глаукомы и катаракты являются:
В результате одномоментного лечения глаукомы и катаракты пациент избавляется от обоих заболеваний, зрение восстанавливается, а уровень внутриглазного давления нормализуется.
Что такое катаракта: признаки, причины, разновидности, диагностика и лечение
Среди офтальмологических заболеваний одним из самых опасных для зрения считается катаракта. Она встречается у каждого шестого жителя планеты старше 40 лет и является самой распространенной причиной слепоты. По данным Всемирной организации здравоохранения, более 47% ослепших людей потеряли зрение именно вследствие развития катаракты.
В этой статье
Что такое катаракта?
Хотя большинство людей слышали понятие катаракта, что это такое, знают далеко не все. Данная патология представляет собой помутнение хрусталика, которое постепенно снижает качество зрения и при отсутствии правильного лечения заканчивается полной утратой зрительной функции.
Глазной хрусталик представляет собой орган, ответственный за фокусировку световых лучей на глазной сетчатке. По сути это линза, размещенная между радужной оболочкой глаза и стекловидным телом, которая пропускает и преломляет лучи света. В молодом организме хрусталик, как правило, имеет эластичную и прозрачную структуру, он легко меняет свою форму под управлением глазных мышц, свободно «настраивает» нужную резкость, благодаря чему глаза хорошо видят на любых расстояниях. С возрастом хрусталик становится более плотным, менее эластичным и теряет прозрачность. Такое состояние помутнения и называют катарактой. Она может быть частичной или полной, в зависимости от того, какая площадь глазного хрусталика является непрозрачной.
Помутневший орган хуже пропускает световые лучи внутрь глаза, мешает их правильному преломлению и фокусировке. В результате у пациента снижается зрительная резкость, контуры рассматриваемых объектов кажутся размытыми, нечеткими, возникает ощущение «пелены» перед глазами. Постепенно катаракта развивается и может привести к полной утрате зрения.

Само название патологии происходит от греческого слова, которое в переводе означает «водопад» или «брызги водопада». Такое название хорошо объясняет главный симптом заболевания — затуманенное зрение, когда человек видит окружающие предметы нечетко, словно через поток воды.
Врожденная катаракта
Катаракта глаза бывает врожденной и приобретенной.
Врожденное помутнение хрусталика, по данным врачей, составляет свыше 50% всех врожденных глазных дефектов и считается одной из главных причин плохого зрения и слепоты у детей раннего возраста. В зависимости от того, сколько глаз затрагивает данная патология, она может являться двусторонней или односторонней.
По локализации помутнения она делится на несколько видов:
Детям, появившимся на свет с врожденным помутнением хрусталика, врачи рекомендуют как можно раньше провести оперативное лечение. Если этого не сделать своевременно, ребенок может получить пожизненную слепоту.

Поскольку на первом году жизни зрительная функция малыша только формируется, глаз с мутным хрусталиком становится невосприимчив к изображению, и световые лучи перестают стимулировать сетчатку. Вот почему при запущенной форме врожденной катаракты зрение может не восстановиться даже после операции. Чтобы сохранить зрительную функцию, офтальмологи рекомендуют удалять помутневший хрусталик в течение двух месяцев после рождения.
Главным отличием врожденной катаракты от приобретенной является непрогрессирующая форма.
Приобретенная катаракта
Если помутнение хрусталика происходит в процессе жизни человека, такую форму заболевания называют приобретенной. Ее отличительной особенностью является постоянное прогрессирование.
Разновидности катаракты в этом случае определяются причинами ее возникновения. Выделяют старческую, травматическую, токсическую и другие формы патологии.
По локации помутнения приобретенную катаракту делят на следующие типы:
Главным фактором успешного лечения приобретенной катаракты является своевременное обнаружение симптомов и ранняя диагностика.
Причины катаракты
Врожденное помутнение хрусталика может иметь несколько причин:
Приобретенная катаракта глаза имеет причины, не связанные с беременностью женщины и внутриутробным развитием плода. Все эти причины условно делятся на внешние и внутренние. К внутренним относят те, которые обусловлены возрастными изменениями, наличием заболеваний или нарушением обменных процессов. К внешним — те, которые связаны с травматическим, радиационным и другим внешним воздействием.

Главной причиной появления катаракты считается естественное старение организма. Этот процесс является неизбежным, и повлиять на него невозможно. С возрастом глазной хрусталик утрачивает эластичность и прозрачность, что и способствует развитию заболевания.
Среди других причин катаракты можно выделить следующие:
Вне зависимости от причины, по которой возникла катаракта, симптомы заболевания зачастую идентичны.
Симптомы катаракты
Основным симптомом катаракты является «замутненное», нечеткое зрение. Но сложность в том, что помутнение хрусталика может иметь разные размеры и разную зону локализации, поэтому обнаружить у себя признаки заболевания можно не сразу.
Если катаракта затрагивает центральную часть глаза, то симптомы заболевания проявляются наиболее ярко: окружающие объекты имеют размытые контуры, выглядят нечеткими, мутными. Кроме того, в темноте, когда зрачок расширен, пациент видит лучше, чем при ярком освещении и суженном зрачке.
При локализации катаракты на периферической зоне хрусталика человек может долго не замечать ухудшений в качестве зрения, что затрудняет раннюю диагностику и не позволяет вовремя начать лечение.

Помимо размытого изображения, на развитие катаракты могут указывать следующие симптомы:
Заподозрить врожденную катаракту у новорожденного помогут следующие признаки:
Любое подозрение на катаракту у ребенка или взрослого человека должно стать поводом для обращения к врачу за точной диагностикой.
Как быстро развивается катаракта?
Чаще всего катаракта развивается постепенно, а ее симптомы проявляют себя не одновременно. Специалисты выделяют несколько стадий развития данного заболевания.
Поскольку катаракта поражает глаза не сразу, многие пациенты пропускают начало болезни и обращаются к врачу уже на развитой стадии.

Точный ответ на вопрос, как быстро развивается катаракта, может дать статистика. Примерно у 12% людей заболевание прогрессирует с высокой скоростью, и полная потеря зрения наступает примерно через шесть лет; у 15% людей болезнь прогрессирует медленно, и полное помутнение хрусталика наступает в среднем через 15 лет. Большая часть пациентов (свыше 70%) полностью утрачивают зрение через 7-10 лет с момента появления первых признаков катаракты.
Исключением является так называемая «набухающая» катаракта. Для нее характерно практически мгновенное развитие, которое сопровождается быстрым увеличением хрусталика, который закупоривает пути оттока внутриглазной жидкости, способствует повышению глазного давления и появлению головных болей. Такой тип заболевания требует срочной госпитализации и хирургического лечения.
Диагностика катаракты
Чем раньше диагностировано помутнение хрусталика, тем более высокие шансы у пациента сохранить зрение. При первых признаках катаракты нужно немедленно обратиться к опытному врачу-офтальмологу.
Основным диагностическим методом при катаракте является биомикроскопия — врач исследует передний отрезок глаза при помощи световой лампы. Данный прибор действует по принципу микроскопа и помогает получить оптический срез хрусталика, подробно исследовать его структуру в увеличенном размере, установить протяженность и локализацию помутнений. Также диагностические исследования включают ряд других стандартных процедур:
Также при необходимости могут быть назначены специализированные методы диагностики.
Офтальмометрия представляет собой измерение радиуса кривизны и преломляющей силы хрусталика или роговой оболочки. Данная методика применяется, когда начались необратимые изменения в глазном хрусталике. Оценка степени искривления и силы преломления позволяет уточнить стадию офтальмологического заболевания. Также офтальмометрию назначают перед хирургическим лечением, чтобы создать глазной имплантат, который анатомически точно подойдет конкретному человеку.
Для расчета силы интраокулярной линзы, или искусственного хрусталика, помимо офтальмометрии, проводят определение переднезадней оси глаза (ПЗО) и электрофизиологические исследования (определяют лабильность зрительного нерва, порог электрической чувствительности).
По показаниям перед хирургическим лечением врач может назначить и другие методы диагностики. Например, ультразвуковое исследование в В-режиме назначают при выраженных помутнениях стекловидного тела и хрусталика, чтобы определить локализацию, распространенность и характер структурных изменений глаза. Это позволяет врачу выбрать подходящую технику операции.
При подготовке к хирургическому лечению пациент проходит лабораторные исследования, которые включают анализы крови, мочи, рентгенографию и заключения ряда узких специалистов (ЛОРа, эндокринолога). Тщательная предоперационная диагностика позволяет выявить возможные противопоказания к хирургическому лечению, вовремя обнаружить и санировать очаги хронической инфекции, декомпенсировать заболевания, которые могут вызвать осложнения в послеоперационном периоде.
Осложнения катаракты при поздней диагностике или отсутствии лечения
Как только вам диагностировали помутнение хрусталика, важно незамедлительно приступать к терапии. Лечение катаракты глаза необходимо проводить даже в том случае, если симптомы слабо выражены, и зрение пока не нарушено. Болезнь будет прогрессировать, и ухудшение зрительной функции лишь дело времени. Если игнорировать лечение катаракты глаза, рано или поздно это может привести к отмиранию глазного нерва, который прекращает передавать нервные импульсы в мозг, что заканчивается слепотой.
Существуют и другие осложнения катаракты при несвоевременной диагностике.
При данном осложнении хрусталик смещается и отрывается от связки, которая его удерживала. Зрение при катаракте в этом случае резко ухудшается, а пациенту требуется обязательная операция по удалению хрусталика.
Длительное отсутствие терапии способствует разрастанию помутнения, повышению внутриглазного давления и развитию глаукомы — еще одного опасного офтальмологического заболевания. При таком осложнении показана операция и терапия, способствующая уменьшению глазного давления
Основные признаки данного осложнения — воспаление радужной оболочки и ресничного тела. Человек ощущает головную и глазную боль, сосудистая сетка в глазах приобретает красный или синий оттенок, ухудшается подвижность зрачка.
Зачастую такое осложнение наблюдается при врожденной катаракте. Основные признаки — атрофия прежде здоровой сетчатки, прекращение ее функционирования, отсутствие реакции на зрительные раздражители. Лечить амблиопию можно только хирургическим путем.
Чтобы избежать таких серьезных осложнений, необходимо вовремя диагностировать катаракту и при первых симптомах обратиться за профессиональной помощью.
Лечение катаракты
Консервативное лечение катаракты с применением специальных глазных капель и других медикаментов способно затормозить развитие болезни. Однако никакие лекарства или гимнастика для глаз не смогут вернуть хрусталику прозрачность. Как только заболевание начинает негативно отражаться на качестве жизни и серьезно ухудшает зрение, врачи рекомендуют проводить хирургическое удаление помутневшего органа и заменять его на интраокулярную линзу (искусственный имплант).
Сегодня микрохирургическое лечение — единственная возможность избавиться от катаракты. По статистике, нормальное зрение после операции возвращается к 90% пациентов.
Еще несколько лет назад операция по удалению хрусталика проводилась только при так называемой «созревшей» катаракте. Современные технологии, использование новейших операционных методик, передового оборудования позволили расширить перечень показаний к хирургическому лечению катаракты.

Сегодня можно не ждать, когда зрение критично ухудшится, а проводить операцию при остроте 0,1-0,2. Эти показатели могут быть еще выше, если острое зрение является условием сохранения профессиональной деятельности.
В микрохирургии глаза существует несколько типов операций по удалению хрусталика.
При таком способе хирургического лечения врач удаляет ядро и массы хрусталика, оставляя заднюю капсулу органа в глазном яблоке. Такой метод хорош тем, что сохраняется барьер между передним отрезком глаза и стекловидным телом. Его недостатком является чрезмерная травматичность, поскольку врачу приходится выполнять разрез роговой оболочки и накладывать швы.
При данном методе хрусталик удаляют в капсуле через большой разрез. Для проведения манипуляции используют криоэкстрактор — прибор, который примораживает хрусталик к своему наконечнику и позволяет удалить его. Сегодня методика используется редко, поскольку является весьма травматичной.
Впервые данный метод был применен в 70-х годах 20 века, и до сих пор остается одним из самых востребованных и эффективных способов лечения катаракты. Во время операции офтальмохирург через небольшой разрез вводит в переднюю камеру глаза наконечник факоэмульсификатора — прибора, который издает ультразвуковые колебания и таким образом дробит поврежденный орган до состояния эмульсии. После этого хрусталиковые массы удаляют из глаза с помощью системы трубок.
Ультразвуковая факоэмульсификация менее травматична, нежели экстракционные методики, но у нее также есть недостатки. Ультразвук негативно влияет на задний эпителий роговой оболочки и внутриглазные структуры. Чем больше мощность и дольше период воздействия, тем сильнее повреждающий эффект.
С каждым годом техника операции совершенствуется, появляются новые методики факоэмульсификации, которые помогают сократить время воздействия ультразвука и тем самым уменьшить осложнения в послеоперационном периоде.

Лазер воздействует на глазные ткани с максимальной точностью, позволяя удалять даже минимальные частицы хрусталика, что исключает вероятность вторичной катаракты.
Недостатком метода можно считать его сложность, которая требует от офтальмохирурга высокого мастерства. Также лазерное лечение затрудняют высокие степени помутнения хрусталика, поскольку непрозрачная среда мешает выполнению нужных манипуляций. Специалисты говорят о том, что такой метод подходит только 70% пациентов.
Оптимальный способ удаления катаракты определяет врач-офтальмолог с учетом анамнеза, показаний и противопоказаний конкретного пациента. В том случае, если помутнение хрусталика диагностировано на обоих глазах, сначала специалист оперирует глаз с меньшей остротой зрения.
Противопоказания к удалению катаракты
Несмотря на то, что хирургическое удаление хрусталика является единственным способом лечения катаракты, проводить данную операцию можно не всем пациентам. Существует ряд противопоказаний к удалению хрусталика.
При конъюнктивите, склерите, увеите и других инфекционных заболеваниях глаз повышается риск осложнений в послеоперационном периоде, поэтому сначала офтальмолог назначает препараты для лечения инфекции и только после окончания терапии приступает к удалению катаракты.
Глаукома характеризуется повышенным внутриглазным давлением. Если не компенсировать данное состояние перед операцией, это может привести к опасному осложнению — экспульсивному кровотечениею, которое может закончиться гибелью глаза.
В большинстве случаев врачи рекомендуют отложить операцию по удалению хрусталика до завершения беременности и грудного вскармливания.
Более подробно о противопоказаниях к проведению операции расскажет врач-офтальмолог после тщательного обследования пациента.
Способы восстановления зрения после операции
Удаление хрусталика не означает, что Ваш глаз полностью перестанет видеть. Но качество зрения будет напоминать ощущение, когда Вы открываете глаза под водой. Сохраняется ориентация в пространстве и возможность выполнять простейшие действия, но качество жизни заметно ухудшается.
После операции заменой удаленному хрусталику могут служить очки, контактные линзы или интраокулярные линзы (ИОЛ). Для большинства пациентов предпочтительным является имплантация искусственного хрусталика, который устанавливается вместо удаленного сразу во время хирургического лечения.
Очки и контактные линзы применяются в том случае, когда у пациента есть противопоказания к установке импланта.
Установка интраокулярной линзы
Искусственный хрусталик представляет собой прозрачную линзу с определенной силой рефракции, которую во время операции по удалению катаракты помещают в глаз, центрируют и закрепляют. Для изготовления протеза применяют современные безопасные материалы, чаще всего силикон или акрилат. Интраокулярные линзы могут быть жесткими или мягкими. В современной микрохирургии последние применяются чаще, поскольку для имплантации эластичной линзы нужно сделать минимальный разрез глазных тканей. По краевой кромке импланта обычно расположены специальные эластичные дужки. С их помощью происходит фиксация линзы в капсульной сумке глазного хрусталика.
Подбор искусственного хрусталика проводит врач-офтальмолог, учитывая особенности зрения и пожелания конкретного пациента.
Монофокальные ИОЛ обеспечивают хорошее зрение на одной дистанции — вблизи или вдаль; торические дополнительно корректируют астигматизм.
Также существуют мультифокальные ИОЛ, которые имеют специальную конструкцию с несколькими фокусами. Они обеспечивают хорошее зрение на дальнем, среднем и ближнем расстояниях, помогают уменьшить зависимость или полностью отказаться от очков. Похожим действием обладают аккомодирующие линзы, копирующие работу естественного хрусталика.
Асферические интраокулярные линзы дают качественное изображение в сумерках, при слабой освещенности. Они хорошо корректируют сферические искажения, помогают избавиться от засветов, ореолов.

Для определения подходящего типа интраокулярной линзы врач оценивает состояние зрительной системы, а также уточняет у пациента его пожелания относительно дальности зрения, его качества, коррекции сопутствующих нарушений.
Искусственные хрусталики из современных материалов переносимы большинством пациентов. Эти имплантаты не требуют замены и могут выполнять функцию естественного хрусталика на протяжении всей жизни человека.
Сравнительно недавно американские и китайские биологи открыли новый способ создания искусственного хрусталика при помощи стволовых клеток. По сути новая линза выращивается непосредственно в глазу пациента после удаления поврежденного органа. Авторы исследования уверены, что в будущем именно эта технология станет главной в лечении катаракты. Однако на сегодняшний день она является абсолютно новой, малоизученной и пока не нашла массового применения.
Осложнения после операции по удалению катаракты
Даже современные методики удаления катаракты, хотя и уменьшают, но не сводят к нулю риски возникновения осложнений.
Поскольку такое осложнение является распространенным после хирургического вмешательства, зачастую врачи дают пациенту антибиотики или противовоспалительные препараты в качестве профилактической меры.
Такое осложнение возникает чаще всего при неправильной фиксации протеза. Минимизировать данный риск поможет тщательный выбор профессионального хирурга с большим опытом проведения подобных операций.
Она проявляется помутнением задней капсулы хрусталика и снижением зрения в отдаленном постоперационном периоде. Такое осложнение возникает из-за того, что после операции по удалению хрусталика в задней капсуле остаются его эпителиальные клетки. При их разрастании или фиброзе капсульного мешка возникают симптомы, которые характерны для катаракты: размытое изображение, снижение яркости, ухудшение остроты зрения. Для лечения применяют особый метод лазерной капсулотомии.
Давление повышается, когда в глазах скапливается жидкость и происходит сдавление зрительного нерва. Для лечения данного осложнения назначают медикаменты, которые способствуют оттоку жидкости из глазной камеры.
Такое осложнение возникает редко и требует немедленного хирургического вмешательства.
Послеоперационный период
Хирургическое лечение катаракты, в зависимости от выбранного способа операции, может проводиться амбулаторно или стационарно. Во втором случае пациента выписывают из больницы через несколько дней.

Чтобы уменьшить риск развития постоперационных осложнений и ускорить заживление, нужно строго соблюдать рекомендации врачей:
Точные инструкции о том, как вести себя в послеоперационный период, даст врач-офтальмолог. Реабилитация обычно занимает от двух месяцев до полугода.
Профилактика катаракты
Зная, как развивается катаракта, можно принять профилактические меры, которые помогут избежать ее появления или диагностировать на ранней стадии, что очень важно для эффективного лечения.
Профилактика катаракты включает:
Особенно важна профилактика катаракты для тех людей, которые перешагнули возрастной рубеж в 60 лет. В этом возрасте риск развития заболевания повышается, поэтому посещать офтальмолога нужно не меньше четырех раз в год и при обнаружении первых признаков болезни сразу начинать ее лечение.
Умение прислушиваться к своему организму и замечать даже малейшие изменения в работе зрительной системы поможет сохранить зрение и высокое качество жизни даже при таком серьезном заболевании, как помутнение хрусталика.










