Клапанный аппарат интактен что это значит
Что такое недостаточность митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Верещагиной Н. В., врача общей практики со стажем в 28 лет.
Определение болезни. Причины заболевания
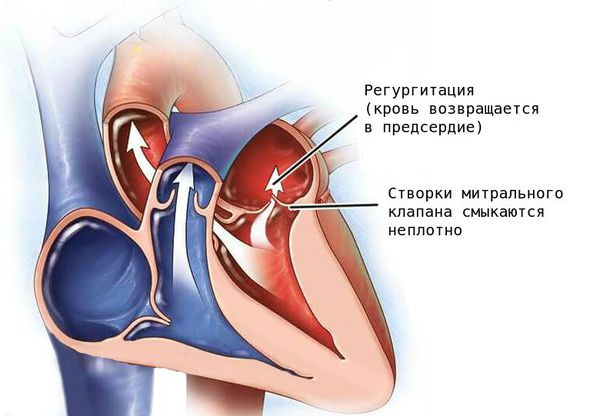
Патология проявляется слабостью, головокружением, ощущением нехватки кислорода и утомлением, так как при заболевании нарушается кровоснабжение головного мозга. Без лечения тяжёлая регургитация митрального клапана может стать причиной сердечной недостаточности и нарушений сердечного ритма (аритмии).
Причины митральной недостаточности:
Симптомы недостаточности митрального клапана
Симптомы заболевания:
Патогенез недостаточности митрального клапана
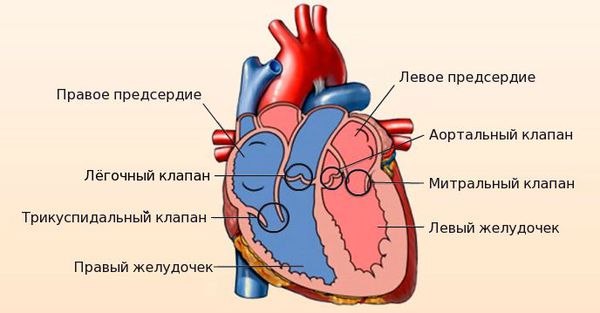
Сердце человека состоит из четырёх камер: правое и левое предсердия, правый и левый желудочки. Между предсердиями и желудочками расположены входные клапаны — трикуспидальный и митральный. На выходе из желудочков находятся похожие по строению выходные клапаны — лёгочный и аортальный.
Клапаны имеют створки, которые открываются и закрываются во время сердечных сокращений. Иногда клапаны не открываются или не закрываются должным образом, при этом нарушается ток крови.
Митральный клапан состоит из двух створок и открывается, позволяя крови течь в левый желудочек. Затем клапан закрывается, чтобы кровь не текла обратно в левое предсердие. При митральной недостаточности этот клапан закрывается неплотно, в результате чего кровь попадает обратно в левое предсердие.
Классификация и стадии развития недостаточности митрального клапана
В течении заболевания выделяют три периода:
С учётом выраженности обратного тока крови выделяют четыре степени митральной недостаточности: с незначительной митральной регургитацией, с умеренной, выраженной и тяжёлой.
Стадии митральной недостаточности:
Осложнения недостаточности митрального клапана
Осложнения порока:
Диагностика недостаточности митрального клапана
При сборе анамнеза кардиолог уточняет:
Лечение недостаточности митрального клапана
При обострении заболевания необходим постельный режим. Также следует принимать препараты, содержащие магний и B6 по две таблетки три раза в день (например, «Магнелис»).
Если беспокоит частый пульс (более 80 ударов в минуту), то назначаются бета-адреноблокаторы, диуретики, антикоагулянты, нитроглицерин.
Если пациент страдает от приступов тревоги, то в качестве симптоматической терапии можно рекомендовать короткий курс феназепама на ночь.
Если развивается сердечная недостаточность и нарушается сердечный ритм, то проводят лечение бета-адреноблокаторами, диуретиками, ингибиторами ангиотензинпревращающего фермента, антикоагулянтами, блокаторами кальциевых каналов.
При значительной недостаточности митрального клапана показано оперативное лечение.
Основные хирургические методы коррекции митральной недостаточности:
Своевременное хирургическое вмешательство позволяет достичь хороших результатов и не допустить развитие осложнений.
Прогноз. Профилактика
При соблюдении рекомендаций врача прогноз благоприятный.
Для профилактики осложнений следует:
При ревматизме и после перенесённой ангины для профилактики недостаточности митрального клапана назначают антибиотик «Бициллин-3». Препарат подавляет развитие стрептококковой и стафилококковой инфекций.
После 40 лет всем пациентам, страдающим недостаточностью митрального клапана, необходимо контролировать уровни фибриногена, РФМК (растворимых фибринмономерных комплексов), D-димера (продукта распада фибрина). Эти анализы нужны для предотвращения тромбоэмболии лёгочной артерии и артерий внутренних органов. При повышении вышеуказанных показателей назначают антикоагулянты.
Если недостаточность митрального клапана обнаружена у ребёнка и его беспокоит слабость, головокружение, расстройство внимания, то рекомендуется временно перейти на домашнее обучение. Таким детям следует избегать чрезмерных физических нагрузок, им разрешена только лечебная физкультура.
Если при проведении Эхо-КГ обнаружено сильное прогибание створок клапана, то необходима консультация у кардиохирурга. Восстановление клапана или его замена могут потребоваться при эндокардите, сердечной недостаточности, нарушениях ритма, сильных болях в грудной клетке, признаках застоя в лёгочной системе (одышке, уменьшении объёма вдоха и ощущении нехватки воздуха).
Болезнь клапанов сердца
Болезнь клапанов сердца обычно развивается в течение долгого времени, клинические симптомы появляются в возрасте от 60 лет и старше, в тоже время пороки сердца могут быть результатом инфекции, которая поражает и изменяет структуру клапанов сердца в течение нескольких дней.
Что такое болезнь клапанов сердца?

Характер изменений клапанов сердца можно разделить на две группы :
— клапаны, которые не закрываются в полной мере (недостаточность клапана), что приводит к регургитации (обратному току) крови через клапан в обратном направлении (например, из аорты в левый желудочек) и
— клапаны, которые не открываются должным образом (стеноз клапана), что вызывает затруднение току крови и его ограничению.
Клапанные пороки сердца встречаются относительно часто, составляя от 20 до 25% всех органических заболеваний сердца у взрослых. Наиболее часто выявляются пороки митрального клапана, второе место по частоте занимают поражения клапана аорты. Почти во всех случаях у детей и в 90% случаев у взрослых возникновение порока связано с ревматизмом. Вторым по частоте заболеванием является бактериальный эндокардит. Редкими причинами формирования порока могут быть системная красная волчанка, склеродермия, ревматоидный артрит, у взрослых — атеросклероз, ишемическая болезнь сердца.

Митральный клапан перекрывает обратный ток крови из левого желудочка в левое предсердие. Пролапсом называется состояние, когда створки клапана в момент сокращения желудочка не закрывают отверстие «наглухо», а прогибаются в полость предсердия, пропуская кровь в обратном направлении. Это сопровождается характерным щелкающим звуком или сердечным шумом. Количество крови, возвращающееся в предсердие, может служить мерой выраженности порока.
В зависимости от того, когда появился порок клапана сердца, различают первичный и вторичный пролапс:
1. Первичный (идиопатический) пролапс клапана является врожденным, обусловлен генетическим дефектом строения соединительной ткани, из которой состоят створки клапана.
2. Вторичный (приобретенный) пролапс клапана сердца появляется в результате травм грудной клетки, ревматизма, инфаркта миокарда и других причин.
Сегодня некоторые эксперты считают первичный пролапс митрального клапана всего лишь разновидностью нормы, а вовсе не болезнью.
Симптомы пороков клапанов сердца:
Лечение пороков клапанов сердца
Проводимое при пороках сердца консервативное лечение направлено на профилактику осложнений и рецидивов первичного заболевания (ревматизма, инфекционного эндокардита и т. д.) коррекции нарушений ритма и сердечной недостаточности. Всем пациентам с выявленными пороками сердца необходима консультация кардиохирурга.
Пороки клапанов сердца: причины, симптомы, диагностика
Пороки клапанов сердца — поражения структуры клапанов, окружающих их тканей и сердца, нарушающие циркуляцию крови внутри него. Это может послужить причиной сердечной недостаточности.
Сердечные клапаны и их дефекты
У сердца четыре камеры: по два предсердия и желудочка. Из предсердий кровь попадает в желудочки, а затем через клапаны, с помощью сокращений сердечной мышцы, поступает в артерии. Клапаны обеспечивают ток крови в нужном направлении и количестве. Если они закрываются или открываются не полностью, это препятствует нормальной циркуляции крови.
В результате сердце постепенно увеличивается в объеме и растягивается, компенсируя дефицит крови и работая с постоянной перегрузкой. Изнурительная работа сердца может стать причиной развития серьезных сердечно-сосудистых заболеваний, например, аритмии или сердечной недостаточности. Кроме того, пороки клапанов сердца могут вызвать осложнения на фоне некоторых протекающих инфекционных заболеваний.
Чаще всего пороки сердца диагностируют у пациентов старше шестидесяти лет. Причина в том, что с возрастом створки клапанного аппарата теряют эластичность, а сердце увеличивается в размерах. В результате уменьшается приток крови, и она неравномерно заполняет полости сердца — развивается сердечная недостаточность.
Существует четыре разновидности сердечных клапанов, и каждый выполняет определенную функцию:
Аортальный: предотвращает отток крови из аорты в левый желудочек сердца.
Митральный: предотвращает отток крови из левого желудочка сердца в левое предсердие в тот момент, когда мышца сердца сокращается, а кровь выталкивается в сосуды.
Легочный: предотвращает отток крови из легочной артерии в правый желудочек сердца.
Трикуспидальный: вентиль между правым желудочком сердца и правым предсердием.
Если клапаны расширены, сужены, неплотно смыкаются или надорваны, им становится трудно закрываться, а кровь при каждом сокращении сердца возвращается обратно. В результате сердце испытывает огромную нагрузку и со временем теряет свою работоспособность.
По форме заболевания пороки сердечных клапанов могут проявляться в виде:
стеноза – сужение просвета (отверстия) сосудов, по которым идет кровь. Это значительно увеличивает нагрузку на сердце, так как затрудняет выталкивание крови.
недостаточности – повреждения створок сердечного клапана, выражающееся в их неспособности полностью закрыться. Кровь в таких случаях протекает обратно.
сочетания стеноза и недостаточости — пораженные клапаны образуют препятствие прохождению крови. В этом случае часть крови проходит через отверстие, но возвращается обратно в следующую фазу сердечного цикла.
Причины и симптомы
Пороки клапанов сердца могут быть врожденными и приобретенными. Главной причиной развития пороков сердечных клапанов являются ревматизм, инфекции, болезни миокарда и сердечно-сосудистой системы.
Врожденные пороки клапанов сердца развиваются еще до рождения и зависят от того, как протекала беременность. Врожденные пороки клапанов сердца — крайне редкий диагноз, который ставится лишь в 1% случаев. К врожденным дефектам относятся пороки аортального и легочного клапанов, которые лечат путем хирургического вмешательства в первые годы жизни больного.
Приобретенные. К приобретенным порокам клапанов сердца относятся трансформации клапанной структуры из-за инфекций, воспалений, перенесенных инфарктов и т.д. Большинство из них возникает вследствие постепенного изменения структуры сердца, в некоторых случаях к пороку приводит перенесенный ревматизм.
У всех врожденных и приобретенных пороков смежные симптомы, которые могут проявиться в любом возрасте:
другие проявления сердечной недостаточности.
Изначально они появляются во время физических нагрузок, но по мере развития патологий начнут возникать и в спокойном состоянии.
Среди видов пороков клапана сердца чаще всего встречается пролапс митрального клапана. Он возникает во время сокращений сердца, когда происходит отвисание клапанных створок в левом предсердии. Стенки клапана теряют эластичность и он «протекает».
Пролапс может быть первичным и вторичным:
Первичный пролапс относится к врожденным клапанным порокам. Патологии соединительной ткани в этом случае являются генетической предрасположенностью.
Вторичный пролапс — приобретенный порок. Он возникает вследствие травмирования грудной клетки, ревматизма или инфаркта миокарда.
Пролапс не несет тяжелых последствий для здоровья, а его симптомы не мешают жизнедеятельности. Однако они могут не проявляться достаточно долго и чаще всего беспокоят в пожилом возрасте, из-за чего их списывают «на возраст». Если вовремя не обратить внимание на симптомы, то могут возникнуть осложнения, например, аритмия и сердечная недостаточность.
Среди симптомов также наблюдаются жалобы на болезненные ощущения в области сердца. Они возникают на фоне переживаний, не связаны с физической нагрузкой и не снимаются медикаментозно. Боли неинтенсивные, но длительные, сопровождаются тревогой и учащенным сердцебиением.
Диагностика и лечение
Если вы или ваши близкие испытываете описанные выше симптомы, рекомендуем пройти диагностику. Во время диагностики врач отслеживает показатели сердца в состоянии покоя и при физических нагрузках.
суточное мониторирование ЭКГ,
рентгенографию грудной клетки,
КТ и МРТ на специальном оборудовании, позволяющем исследовать сердце фактически между ударами.
Такая диагностика осуществляется не только при первичном обследовании пациентов с подозрением на заболевание, но и в диспансерных группах больных с уже подтвержденным диагнозом.
В зависимости от результатов диагностики, врач назначает необходимое лечение: терапию или хирургическое вмешательство.
Терапия направлена на предупреждение, профилактику и облегчение рецидивов того заболевания, которое стало первопричиной дефекта, а также лечение сердечной недостаточности.
Хирургическое вмешательство — крайняя необходимость, которая в силу возраста или осложнений может быть назначена не всем пациентам.
Как правило, пороки клапанов сердца — механическая проблема, решить которую можно только с помощью проведенной хирургом операции.
При стенозах показана операция по разделению сросшихся створок клапана и расширению атриовентрикулярного отверстия — комиссуротомия. При недостаточности проводят протезирование: замену на биологический или механический аналог.
Профилактика
Чтобы предупредить заболевание, рекомендуем в первую очередь бережно относиться к своему здоровью и телу. Приобретенные пороки клапанов сердца возникают в том числе из-за инфекций, поэтому следует принимать профилактические меры.
Нормализуйте свой рацион питания, чтобы получать достаточное количество белков, углеводов и жиров вместе с пищей. Для этого рекомендуем употреблять преимущественно овощи, фрукты, злаковые и нежирную рыбу.
Занимайтесь спортом, но адекватно оценивайте свои возможности. При заболеваниях сердечнососудистой системы показана здоровая ходьба, а не беговые марафоны.
Поддерживайте артериальное давление на постоянном уровне: не выше 140 для систолического и 90 для диастолического. Заведите дневник, куда каждые утро и вечер будете фиксировать свое давление, и старайтесь избегать стрессовых ситуаций. Частые тревоги могут вызвать аритмию.
Это все — общие советы по профилактике. То, что подходит именно вам, сможет подобрать только лечащий врач.
Если вы или ваши близкие перенесли тяжелую болезнь или обнаружили симптомы пороков клапанов сердца, обязательно обратитесь к врачу.
В центре сердечной медицины «Черная речка» работают профессиональные кардиологи, действующие согласно национальным и международным клиническим рекомендациям. Мы выполним обследование сердца на современном диагностическом оборудовании, назначим адекватное лечение болезней сердца, а также подскажем, если потребуется хирургическое лечение. После операции, если она необходима, проведем курс специализированной кардиологической реабилитации.
Внимательно следите за своим здоровьем и не болейте!
Случай эффективного лечения хронической дыхательной недостаточности у пациентки с кифосколиозом
Патология грудной стенки – одна из хорошо известных причин, ведущих к формированию хронической дыхательной недостаточности. Типичным примером такого варианта нарушений легочной вентиляции является кифосколиоз. Это заболевание позвоночника, характеризующееся увеличением его кривизны в сагиттальном и фронтальном направлении в сочетании с частичным поворотом вокруг собственной оси [1]. Частота тяжелых, клинически значимых форм кифосколиоза составляет 1 на 10000 человек [2]. Выделяют врожденную, вторичную – ассоциированную с нейромышечной патологией и идиопатическую формы заболевания. Последняя встречается наиболее часто, развивается преимущественно у женщин и обычно дебютирует в детском или подростковом возрасте [3].
Тяжесть течения заболевания зависит от его этиологии и степени искривления позвоночника. Наиболее благоприятный прогноз имеют пациенты с идиопатическим кифосколиозом и умеренным искривлением позвоночника [3]. Для врожденной формы кифосколиоза характерно быстрое прогрессирование, резкая деформация грудной клетки и раннее возникновение дыхательной недостаточности [4]. При вторичном кифосколиозе проявление симптоматики зависит от тяжести нейромышечной патологии и возраста больных [5].
Выраженная деформация грудной клетки часто приводит к тяжелым рестриктивным нарушениям легочной вентиляции и хроническим нарушениям газообмена [1]. До недавнего времени такое осложнение кифосколиоза как дыхательная недостаточность свидетельствовало о неблагоприятном прогнозе заболевания. Однако в настоящее время существует возможность эффективно лечить таких больных, что подтверждается нашим практическим опытом.
Приводим клиническое наблюдение:
Из анамнеза заболевания известно, что у пациентки врожденный сколиоз 3 степени в связи с чем она является инвалидом 2 группы. Из-за своего недуга с детства была ограничена в физической активности. Тем не менее, получила высшее образование и работает преподавателем. Кроме того, с юных лет страдает поллинозом, что проявляется аллергическим ринитом в весенний и летний период. Никогда не курила. В последние годы периодически отмечала одышку и сердцебиение при умеренных физических нагрузках, но к врачам по этому поводу не обращалась.
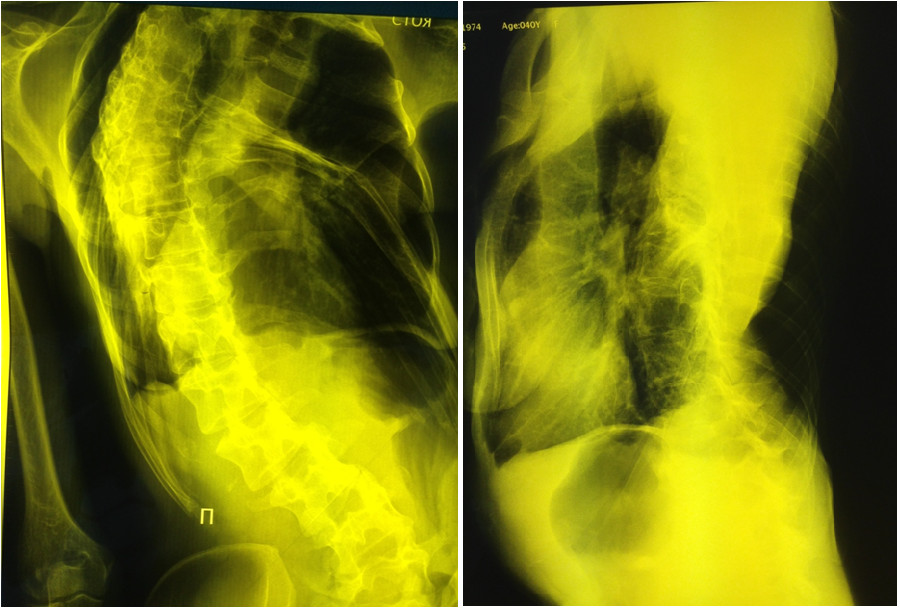
Настоящее ухудшение состояния началось с середины декабря 2014 г., когда пациентка отметила субфебрильное повышение температуры, малопродуктивный кашель и усиление одышки, которая быстро прогрессировала и стала значительно ограничивать ее в повседневной жизни. В связи с этим обратилась к пульмонологу в одну из больниц г. Москвы, где была выполнена рентгенография органов грудной клетки. Выявленное затемнение правой половины грудной клетки (Рис. 1.) в сочетании с клинической картиной навело врача на мысль о возможной тотальной пневмонии правого легкого.
Рисунок 1. Рентгенография органов грудной клетки пациентки Ш., декабрь 2014 г. (комментарии в тексте).
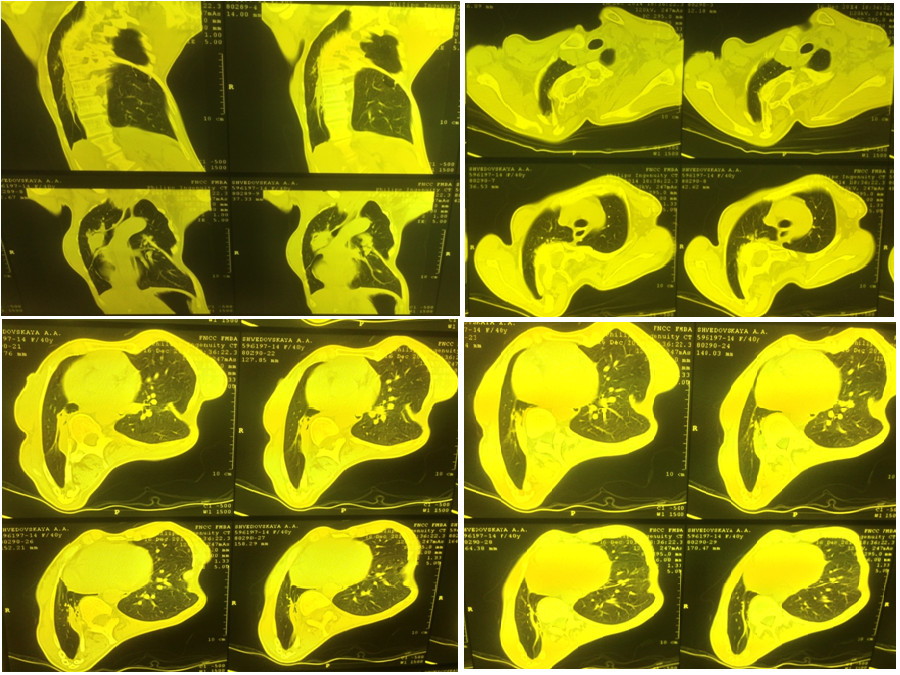
Для уточнения диагноза была проведена компьютерная томография органов грудной клетки (Рис. 2.) при которой установлено, что на фоне выраженной деформации грудной клетки за счет кифосколиоза нижняя и частично средняя доля правого легкого компримированы, легочная ткань в этих отделах уплотнена, безвоздушна. На фоне уплотненной ткани прослеживаются деформированные, сближенные и суженные бронхи. Очаговых, инфильтративных и полостных изменений в легочной ткани не выявлено. Органы средостения смещены вправо. Корни легких не расширены, структурны. Просвет трахеи свободен, не деформирован. Внутригрудные лимфоузлы не увеличены. Сердце не увеличено. Крупные сосуды не расширены. Свободного воздуха, жидкости в плевральных полостях нет.
Рисунок 2. Компьютерная томография органов грудной клетки пациентки Ш., декабрь 2014 г. (описание в тексте).
Одновременно проводилось рутинное обследование – клинический и биохимический анализы крови, наличие антител к атипичным возбудителям, С-реактивный белок. Несмотря на то, что инфильтративных изменений и патологических воспалительных сдвигов выявлено не было, пациентке последовательно проведено 3 курса антибактериальной терапии (ципрофлоксацином, амоксиклавом и линкомицином), также назначались различные муколитики. При этом состояние больной продолжало ухудшаться, прогрессировали одышка и сердцебиение, которые теперь возникали уже в покое, возросли слабость и утомляемость, снизился аппетит и пациентка в течение нескольких недель потеряла в весе 3 кг, нарушился сон.
В связи с отсутствием эффекта от антибактериальной терапии, прогрессирующей одышкой и наличием поллиноза было высказано предположение о дебюте бронхиальной астмы и начата комбинированная терапия ингаляционным кортикостероидом и бета-2-агонистом длительного действия (беклометазоном и формотеролом). Однако положительного эффекта вновь не было отмечено. В результате в середине января 2015 г. пациентка обратилась в УКБ №1 и была госпитализирована.
При осмотре на момент поступления состояние средней тяжести. Умеренный цианоз губ. Одышка при разговоре. Частота дыхания 22-24 в минуту. Измеренная с помощью пульсоксиметра сатурация кислорода в покое – 87-89%, при ходьбе по палате быстро снижается до 78%. Пациентка пониженного питания, индекс массы тела – 17 кг/м2. Обращает на себя внимание выраженная деформация грудной клетки за счет кифосколиоза. Перкуторный звук над левыми отделами легочный с коробочным оттенком, справа – притупление перкуторного звука. Аускультативно над легкими справа дыхание практически не выслушивается, слева – с жестким оттенком, хрипов нет. Границы относительной сердечной тупости смещены вправо. Тоны сердца звучные, ритм правильный с частотой 90 в минуту, патологические сердечные шумы не выслушиваются. Артериальное давление 130/80 мм рт. ст. Живот при пальпации мягкий, безболезненный во всех отделах. Печень не увеличена. Селезенка не пальпируется Симптом поколачивания по поясничной области отрицательный. Дизурических явлений нет. Щитовидная железа не увеличена. Патологической неврологической симптоматики нет.
При обследовании в общем анализе крови гемоглобин 126 г/л, эритроциты 4,4 млн, цветовой показатель 0.84, тромбоциты 282 тыс., лейкоциты 6,29 тыс., лейкоцитарная формула без особенностей, СОЭ 4 мм/ч. В биохимическом анализе крови также без патологических отклонений.
При исследовании КЩС и газового состава артериальной крови выявлены выраженная гипоксемия и компенсированный дыхательный ацидоз: рН-7,39, рО2 – 46,6 мм рт. ст.,
рСО2 – 53 мм рт. ст., SрO2 – 77,9%.
Мокрота слизистая, лейкоциты 7-12 в поле зрения, эритроциты 1-2 в поле зрения, эозинофилы единичные в поле зрения, эпителий плоский значительное количество, циллиндрический – умеренное количество, макрофагов немного, спирали Куршмана и кристаллы Шарко-Лейдена не найдены. Атипичных клеток и микобактерий туберкулеза нет.
ЭКГ: ритм синусовый, правильный с ЧСС 90 в минуту. Отклонение ЭОС вправо. Признаки перегрузки правого предсердия. Неполная блокада правой ножки пучка Гисса.
При исследовании функции внешнего дыхания выявлены выраженные вентиляционные нарушения по смешанному типу с преобладанием рестрикции. При анализе кривой поток-объем отмечается значительное снижение скоростных показателей на всех уровнях бронхов. ЖЕЛ 0,63 л (18%), ОФВ1 0,58 л (20%), ФЖЕЛ/ОФВ1 91 %. Проба на обратимость бронхиальной обструкции (беродуал) отрицательная.
Эхо-Кардиография: Полость левого желудочка и толщина его стенок в пределах нормы. Диастолическая функция не нарушена. Глобальная сократительная функция левого желудочка в норме. Нарушений его локальной сократимости также нет. Фракция выброса 76%. Полость правого желудочка, толщина стенок в норме, характер движения стенок не изменен. Межжелудочковая перегородка без особенностей. Клапанный аппарат интактен за исключением гемодинамически незначимого пролапса одной из створок митрального клапана. Клапан легочной артерии не лоцируется.
Таким образом, проведенное обследование выявило выраженные вентиляционные нарушения преимущественно по рестриктивному типу и признаки дыхательной недостаточности по смешанному типу (гипоксемия и гиперкапния), что обусловлено значительными скелетными нарушениями грудной клетки и гиповентиляцией. Кашель с отхождением небольшого количества мокроты, по всей видимости, является следствием перенесенного пациенткой в декабре 2014 г. острого вирусного трахеобронхита, который из-за выраженных нарушений легочной вентиляции принял затяжное течение. Изменения на ЭКГ позволяют говорить о наличии у пациентки как минимум начальной легочной гипертензии. Отсутствие признаков гипертрофии правого желудочка при эхокардиографии может объясняться как отсутствием у больной до недавнего времени значимой дыхательной недостаточности, так и возможными погрешностями при локации правого желудочка у пациентки со столь выраженной деформацией грудной клетки.
Пациентке был поставлен следующий клинический диагноз: Врожденный кифосколиоз грудного и поясничного отделов позвоночника IV степени. Фиброателектаз нижней и частично средней доли правого легкого. Выраженные вентиляционные нарушения преимущественно по рестриктивному типу. Хроническая дыхательная недостаточность III степени по смешанному типу. Вторичная легочная гипертензия. Остаточные явления острого трахеобронхита.
В отделении больной была начата неинвазивная вентиляция легких в режиме БиПАП (два уровня положительного давления воздуха), первоначально – круглосуточно с короткими перерывами на еду и гигиенические мероприятия, а затем только во время ночного сна. Вспомогательная масочная вентиляция сочеталась с малопоточной оксигенотерапией – в начале 3-4 л О2 в минуту, а после стабилизации состояния пациентки потребность в кислороде снизилась до 2 л в минуту. Кроме этого проводилась симптоматическая терапия растворами беродуала и флуимуцила через небулайзер, фраксипарином в профилактических дозах и кораксаном 10 мг в сутки. На фоне лечения состояние пациентки улучшилось, ощутимо уменьшилась одышка, нормализовался ночной сон, частота сердечных сокращений снизилась до 75 в минуту и к моменту выписки (спустя 2 недели) потребность в приёме кораксана отпала, сатурация О2 при дыхании атмосферным воздухом в покое составляла 90-92%. При контрольном исследовании газов артериальной крови гиперкапния купирована, но все еще сохраняется гипоксемия: рН – 7,40,
рСО2 – 44,1 мм рт.ст, рО2 – 53,5 мм рт.ст, SрО2 – 89%. У пациентки повысилась толерантность к физической нагрузке. После выписки из клиники больная продолжила использовать БиПАП в сочетании с малопоточной оксигенотерапией во время ночного сна. При контрольном визите спустя еще две недели пациентка отмечает дальнейшее улучшение самочувствия и повышение толерантности к физическим нагрузкам, SpO2 при пульсоксиметрии в пределах 93-95%. Пациентка смогла вернуться к трудовой деятельности.
Хроническая дыхательная недостаточность у пациентов с кифосколиотической деформацией грудной клетки – типичный пример гиповентиляционного синдрома, что и определяет дальнейший терапевтический подход.
Основа лечения пациентов с альвеолярной гиповентиляцией – неинвазивная вспомогательная вентиляция легких с положительным давлением. При этом тип используемого дыхательного аппарата не принципиален для последующего эффективного лечения [8]. Показанием к назначению респираторной поддержки являются гиперкапния в бодрствовании или ночная сатурация кислорода ≤ 88% в течение 5 последовательных минут и более, как маркер развивающейся во время сна гиповентиляции [9]. Сочетание неинвазивной вентиляции с малопоточной оксигенотерапией необходимо в тех случаях, когда при достижении нормального уровня РСО2 сохраняется гипоксемия.
У многих пациентов явления нарушения вентиляции существенно усугубляются во время сна. Это может быть связано как с утратой волевого контроля, так и за счет снижения вентиляционного ответа на гипоксемию и гиперкапнию во время сна [10]. Ночные нарушения газообмена типичны для пациентов с тяжелым кифосколиозом и обычно предшествуют появлению признаков хронической дыхательной недостаточности в бодрствовании [11]. Поэтому основное внимание следует уделять терапии, проводимой во время ночного сна. Использование респираторной поддержки приводит не только к нормализации легочной вентиляции во сне, но и улучшает параметры газообмена в бодрствовании. Это объясняется повышением чувствительности дыхательного центра к СО2, снижением нагрузки на дыхательную мускулатуру и обусловленным этим последующим улучшением механики дыхания [12].
К сожалению, респираторная поддержка у пациентов со стабильной дыхательной недостаточностью используется редко, так как все еще рассматриваются многими клиницистами исключительно в качестве составляющей терапии критических или терминальных состояний. Наш опыт показывает, что у пациентов с кифосколиозом и хронической дыхательной недостаточностью вовремя и по показаниям начатая неинвазивная вспомогательная вентиляция, при необходимости – в сочетании с малопоточной кислородотерапией, позволяет реабилитировать таких больных и вернуть их к активной жизни.