Недержание мочи у пожилых женщин что делать
Недержание мочи у пожилых людей
Люди пожилого возраста часто сталкиваются с недержанием мочи. Под этой проблемой понимают вытекание мочи, которое невозможно задержать усилием воли. Страдают от нее как мужчины, так и женщины.
Причины недержания:
К недержанию мочи у женщин могут привести многократные роды, гормональные изменения при климаксе и операции на органах малого таза. У мужчин оно часто развивается на фоне возрастных изменений предстательной железы.
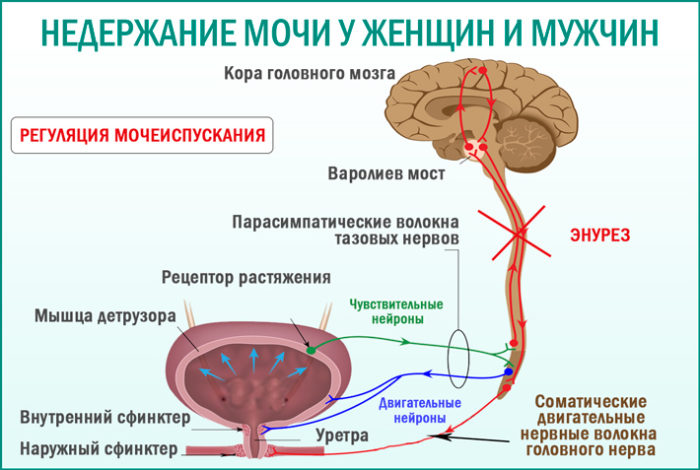
В норме моча накапливается в мочевом пузыре и растягивает его стенки. Сначала орган находится в спокойном состоянии, но при достижении определенного объема рецепторы на его стенках возбуждаются и провоцируют позывы. Мышца, изгоняющая мочу (детрузор), напрягается, а сфинктер мочевого пузыря расслабляется. Происходит мочеиспускание. Проблемы возникают, когда механизм дает сбой.
Выделяют следующие виды недержания мочи:
Варианты лечения
Для лечения недержания мочи у пожилых людей чаще всего применяются консервативные методы, куда входит медикаментозная и немедикаментозная терапия. В некоторых случаях требуется операция (например, при опухолях). Конкретная тактика подбирается индивидуально, исходя из причин развития патологии.
Всем пожилым людям с недержанием мочи показана тренировка мочевого пузыря. Это особая программа, которая направлена на изменение стереотипа мочеиспускания. Также есть специальная методика для больных с деменцией. Лечение включает обязательную тренировку мышц тазового дна. Полезны эти упражнения и для женщин, и для мужчин.
Медикаментозное лечение в большей степени эффективно при ургентном недержании. Но есть препараты, которые эффективны и при других видах.
В нашем пансионате разработан комплекс мероприятий для лечения и ухода за пожилыми людьми с недержанием мочи:
Тактика лечения определяется врачом после осмотра и личной консультации. Возможно проведение полного обследования на базе медицинского центра.
Лечение недержания мочи у женщин пожилого возраста
С синдромом ночного недержания мочи сталкивается около 40% женщин в возрасте 50 лет и старше. При начальных стадиях многие женщины не обращаются к врачу для лечения заболевания, считая проблему временной. Однако если патологию не вылечить как можно раньше, она будет прогрессировать и приведет к осложнениям. По каким признакам можно определить начало болезни и лечится ли недержание мочи у пожилых женщин, рассмотрим подробнее.
Признаки и симптомы
По данным медицины ночное недержание мочи у женщин чаще проявляется в пожилом возрасте. Согласно статистике в пансионатах, специализирующихся по уходу за престарелыми, почти 70% женщин страдают от данной проблемы.
При начальных стадиях наблюдается незначительное подтекание мочи, справиться с которым помогают обычные ежедневные прокладки. Если болезнь не лечить и оставить без внимания, со временем она усугубляется, вызывая не только физический, но и психологический дискомфорт. Пациентка ограничивает круг общения, редко выходит из дома, может впасть в затяжную депрессию.
Что делать пожилым женщинам с недержанием мочи и можно ли вылечить заболевание? Медицина рекомендует лечиться при первых признаках болезни, это поможет избежать сопутствующих осложнений.
Симптомы ночного недержания мочи у пожилых женщин, требующие лечения:
Патологию нужно лечить как можно раньше. Если вовремя не вылечить ночное недержание мочи у пожилых женщин, в запущенных случаях оно приведет к бесконтрольному опорожнению мочевого пузыря при первых позывах. Тяжелую стадию заболевания вылечить намного сложнее.
Типы недержания и причины возникновения синдрома в пожилом возрасте
Синдром моченедержания в медицине – это невозможность контролировать пациентом процесс мочеиспускания. Болезнь может носить временный либо постоянный характер, проявляться как в ночное, так и дневное время. У пожилых женщин чаще развивается из-за нарушений работы мочеполовой системы, несостоятельности тазовых мышц и пр. Вылечить заболевание можно, устранив причины его возникновения.
В медицине синдром моченедержания делят на следующие типы:
У пожилых женщин моченедержание, в том числе ночное, может быть вызвано и другими патологиями: инсультом, рассеянным склерозом, онкологическими заболеваниями. Чтобы вылечить болезнь, нужно знать точную причину ее возникновения.
Факторы риска
По данным медицины спровоцировать ночное недержание мочи у пожилых женщин могут следующие факторы:
К ночному недержанию также может привести хирургическое лечение органов малого таза.
Диагностика
Чтобы вылечить болезнь, пожилым женщинам при первых симптомах ночного недержания мочи нужно обратиться к помощи медицины. На приеме уролог зафиксирует жалобы и проведет тщательное обследование для выявления типа ночного недержания, что поможет быстрее вылечить патологию.
Обследование перед лечением проходит в несколько этапов:
В зависимости от стадии ночного моченедержания уролог, прежде чем лечить больную, может назначить и дополнительные диагностические процедуры. По итогам обследования врач принимает решение, чем лечить недержание мочи у пожилых женщин и сколько продлится курс лечения.
Проверка малого таза
В пожилом возрасте женщины редко посещают гинеколога. Пройдя период менопаузы, некоторые пациентки уверены, что причин для регулярного лечения у гинеколога больше нет. Однако по данным медицины у пожилых женщин после 50 наблюдается повышенный риск воспалительных заболеваний органов малого таза. В запущенных случаях вылечить их крайне тяжело, поэтому врача нужно посещать каждые полгода.
При осмотре гинеколог должен:
Для выявления ночного недержания мочи у пожилых женщин медицина также предлагает пробу Вальсальвы и другие методы тестирования.
Оценка остаточной мочи в мочевом пузыре
Данное исследование используется в медицине для проверки эффективности опорожнения мочевого пузыря. Процедура помогает вовремя выявить и вылечить гидронефроз, мочеполовые инфекции либо почечное поражение. Медицина предлагает два способа оценки – УЗИ мочевого пузыря либо диагностику при помощи катетера. Первый метод менее болезненный, однако, при вздутии живота и других проблемах с кишечником результаты УЗИ могут быть искажены.
(см. видео после статьи)
Имиджинговая проверка
Для выявления причин ночной инконтиненции в медицине нет общего комплекса диагностических процедур, подходящего всем пациентам. При каждой заявке специалист назначает обследование и лечение на основании предварительного диагноза с учетом симптомов заболевания, анамнеза и анализов. Чтобы быстрее вылечить патологию, важно дать полную информацию о своем здоровье.
Как вылечить недержание мочи у пожилых женщин?
Медицина предлагает лечить стрессовое недержание мочи консервативным и хирургическим способом. Среди хирургических методов лечения наиболее щадящими и эффективными считаются слинговые операции TVT, TVT-O, при которых, чтобы вылечить патологию, под уретру подводится синтетическая петля.
Чтобы вылечить императивное недержание мочи, вызванное повышенной активностью мочевого пузыря, пожилым требуется соблюдение режима питья, регулярное превентивное мочеиспускание и тренировки мочевого пузыря. Лекарственные препараты, применяемые в медицине для снижения возбудимости стенок мочевого пузыря, упражнения Кегеля и электростимуляция, направленные на развитие мышц промежности, также помогают вылечить болезнь. Для смешанного недержания мочи медицина предлагает лечиться комбинированно.
Медикаментозная терапия
Особое место в лечении ночного недержания мочи у женщин пожилого возраста занимает заместительная гормональная терапия. Болезнь лечится приемом небольших доз эстрогенов внутрь или использованием вагинальных препаратов на основе женских половых гормонов. Это помогает замедлить старение половых органов, предупредить развитие возрастного пролапса, вылечить атрофию слизистой влагалища и уретры.
Упражнения Кегеля
Среди консервативных методов лечения недержания мочи у пожилых женщин в медицине наиболее известны упражнения Кегеля с вагинальными тренажерами, позволяющие укрепить мышцы тазового дна и вылечить пролапс половых органов. Начальные стадии ночного недержания мочи у пожилых пациенток лечатся регулярными тренировками. В тех случаях, когда ночная инконтиненция не лечится с помощью интимной гимнастики или хирургической операции, медицина предлагает урогинекологические пессарии.
Установка урогинекологического пессария
Используемый в медицине уретральный пессарий имеет форму кольца или чаши с округлым утолщением на одной стороне. Чтобы вылечить моченедержание, пессарий вводят глубоко во влагалище и фиксируют на шейке матки. При лечении он обеспечивает поддержку внутренним половым органам, препятствует их опущению и «провисанию» уретры. Направленное в сторону уретры утолщение дополнительно поддерживает мочеиспускательный канал и предупреждает потерю мочи при повышении внутрибрюшного давления, помогая лечить моченедержание.
Урогинекологические пессарии д-ра Арабин подбираются для лечения в соответствии со степенью опущения половых органов. Так уретральный кольцевой пессарий д-ра Арабин используется в медицине для лечения минимальной степени опущения половых органов, а уретральный чашечный пессарий предпочтителен при 2-3 степени пролапса гениталий. При опущении влагалища и матки 3-4 степени половым органам требуется усиленная поддержка. Ее при лечении могут обеспечить кубический пессарий д-ра Арабин либо грибовидный пессарий, заполняющий весь внутренний объем влагалища.
Лечится ли моченедержание народными средствами?
Многие женщины при недержании мочи предпочитают лечиться дома народными средствами. Медицина допускает такое лечение в качестве вспомогательного метода при неосложненных стадиях заболевания. Прежде чем лечиться, нужно проконсультироваться с врачом. Специалист посоветует растительные препараты, которые не навредят здоровью и облегчат состояние пациентки.
При лечении ночного моченедержания народными средствами пожилым женщинам могут назначить:
По данным медицины травяные настойки помогают снять тяжелые симптомы патологии, однако не способны полностью вылечить моченедержание.
Иглоукалывание
Некоторые пациентки при лечении прибегают к альтернативной медицине. Лечится ли недержание мочи у пожилых женщин иглоукалыванием? Такая методика лечения позволяет если не вылечить, то хотя бы облегчить проявление заболевания. Эффективность процедуры подтверждает официальная медицина. Лечить ночное моченедержание иглоукалыванием рекомендуется только после постановки диагноза и выявления причин, которые привели к патологии.
Прогноз после лечения
Согласно статистике, если пожилые пациентки своевременно обращаются к помощи медицины, в большинстве случаев ночное недержание удается полностью вылечить за несколько месяцев. Однако заболевание может проявиться повторно, поэтому после лечения нужно соблюдать некоторые профилактические меры.
Чтобы не допустить повторного развития патологии и лечения, медицина рекомендует:
Хорошей профилактикой также станет укрепление мышц тазового дна. Чтобы повторно не лечиться от болезни, пожилым женщинам нужно ежедневно выполнять упражнения для поддержания тазовой мускулатуры в тонусе.
Помните, что при проявлении малейших признаков ночного моченедержания необходимо сразу же обратиться к помощи медицины. Своевременная терапия поможет быстро вылечить заболевание и избежать осложнений.
Консервативная терапия недержания мочи у женщин
В настоящее время недержание мочи остается одной из самых актуальных и сложных проблем в современной урогинекологии. Согласно данным литературы, недержание мочи отмечают примерно 24% женщин
В настоящее время недержание мочи остается одной из самых актуальных и сложных проблем в современной урогинекологии. Согласно данным литературы, недержание мочи отмечают примерно 24% женщин от 30 до 60 лет и более 50% женщин после 60 лет [1, 4, 9]. По данным Д. Ю. Пушкаря только незначительная часть женщин, страдающих этим заболеванием, обращается за помощью к врачу [9]. Зачастую это связано не только с интимностью данной проблемы и нежеланием обсуждать ее в семье или во врачебном кабинете, но и с некомпетентностью гинекологов и урологов в данном вопросе, а также с общеизвестным ложным суждением о том, будто недержание мочи является «естественным» процессом старения.
Международным комитетом по недержанию мочи данное заболевание определяется как «непроизвольное выделение мочи, являющееся социальной или гигиенической проблемой, при наличии объективных проявлений неконтролируемого мочеиспускания». На сегодняшний день выделяют три основные формы заболевания: стрессовое недержание мочи, ургентное недержание мочи и смешанное (комбинированная форма) недержания мочи.
Ургентное недержание мочи характеризуется наличием императивных позывов к мочеиспусканию и связанных с ними непроизвольных потерь мочи. Важным отличительным признаком ургентного недержания мочи является интактность сфинктеров и нормальная резистентность уретры. Стрессовое недержание характеризуется непроизвольными потерями мочи, связанными с превышением внутрипузырного давления над максимальным уретральным в отсутствие сокращений детрузора. Термин «стрессовое недержание мочи» является общепризнанным, под стрессом же подразумеваются все факторы, приводящие к внезапному повышению внутрибрюшного давления: кашель, смех, чихание, подъем тяжестей, бег, переход из горизонтального положения в вертикальное и т. п.). Часто это состояние именуется недержанием мочи при напряжении (НМПН). Смешанное недержание мочи характеризуется сочетанием симптомов императивной (ургентной) и стрессовой инконтиненции.
Современные методы лечения недержания мочи подразделяются на консервативные и хирургические. Оперативное лечение в большей степени применимо к стрессовому недержанию мочи и направлено на укрепление мышечно-связочного аппарата тазового дна или на восстановление функции внутреннего сфинктера уретры. Однако любое хирургическое вмешательство несет определенную степень риска из-за возникновения ряда серьезных осложнений и нередко является вынужденной мерой, а не методом оптимального выбора.
Консервативное лечение включает в себя: 1) медикаментозную терапию; 2) тренировку мышц тазового дна с помощью метода обратной биологической связи; 3) физиолечение (электрическая стимуляция мышц тазового дна с помощью ректальных, влагалищных, уретральных датчиков) и др. Медикаментозная терапия носит в основном симптоматический характер, в той или иной степени снижая проявления заболевания, но не устраняя его причины. При этом терапевтический эффект зачастую бывает кратковременным и нестойким. При приеме лекарств имеется достаточно высокий риск возникновения побочных эффектов; кроме того, стоимость лекарств достаточно высока, особенно учитывая необходимость их длительного применения. Поэтому специалисты в области урологии и урогинекологии видят выход в применении методов, направленных на использование собственных резервно-компенсаторных возможностей человеческого организма [14].
Большое значение в лечении императивных нарушений мочеиспускания имеет правильный выбор селективного модулятора негормональных рецепторов мочеполового тракта, что возможно только на основании результатов комплексного уродинамического исследования. Для лечения императивных нарушений мочеиспускания используются следующие препараты:
Перечисленные препараты снижают тонус гладкой мускулатуры мочевого пузыря, оказывают расслабляющее действие на гладкую мускулатуру детрузора мочевого пузыря как за счет антихолинергического эффекта, так и вследствие прямого миотропного антиспастического влияния;
Вследствие этого достигаются существенные позитивные изменения функционального состояния нижнего отдела мочевого тракта в ответ на ограничение влияния симпатической нервной системы, что выражается в исчезновении поллакиурии и нормализации суточного профиля мочеиспускания. Кроме того, препараты этой группы улучшают кровоснабжение органов малого таза, прерывая патогенетическую цепь, связанную с развитием ишемии мочевого пузыря, в самом начале — на уровне адренорецепторов.
Предлагаемые препараты для лечения стрессового недержания мочи: a-адреномиметики — мидодрин (Гутрон); антихолиноэстеразные препараты — дистигмина бромид (Убретид) и ингибиторы обратного захвата серотонина и норадреналина — дулоксетин (Симбалта), как показали многочисленные исследования, малоэффективны и не лишены тяжелых побочных эффектов.
Именно к разряду таких методик и относится биологическая обратная связь (БОС), которая, с одной стороны, доступна и безопасна, с другой — патогенетически обоснованна и достаточно эффективна [6, 14]. В основу современной методики лечения недержания мочи с помощью приборов БОС положена система упражнений для мышц тазового дна, разработанная калифорнийским гинекологом Арнольдом Кегелем (1949) и направленная на повышение их тонуса и развитие сильного рефлекторного сокращения в ответ на внезапное повышение внутрибрюшного давления. Основная трудность и недостаток методики Кегеля заключается в том, что от 40 до 60% пациентов не способны изолированно сокращать мышцы тазового дна, особенно если учесть, что эти мышцы являются анатомически скрытыми. Вместо того, чтобы активизировать мышцы тазового дна, пациенты обычно сокращают мышцы-антагонисты — прямую мышцу живота, ягодичные, бедренные мышцы, еще больше повышая при этом внутрибрюшное давление. Очевидно, что такие упражнения оказываются не только неэффективными, но и способствуют усугублению недержания мочи [15]. Задача изолированной тренировки различных групп мышц тазового дна наиболее эффективно может быть решена при применении методов БОС, поскольку в данном случае наглядная информация доводится непосредственно до пациента, что позволяет легко контролировать правильность выполнения упражнений. Клинический смысл этого метода заключается, во-первых, в постоянном взаимодействии больной и врача и, во-вторых, в количественном определении изменений тонуса мышц тазового дна на фоне упражнений с помощью различных приспособлений: баллонов для измерения ректального и влагалищного давления, зондовых и игольчатых электромиографов [2]. В настоящее время для тренировки мышц тазового дна используются современные компьютерные установки, в которых специальные влагалищные или ректальные датчики улавливают изменения тонуса работающих мышц тазового дна, трансформируют их в ЭМГ-сигналы, которые затем усиливаются и отображаются на мониторе в виде графических изображений. При этом пациентка может наблюдать за правильностью и эффективностью своей работы.
В практике зарубежного здравоохранения метод БОС начал с успехом применяться в гастроэнтерологии и урогинекологии с 70-х гг. прошлого века [12]. Позднее были разработаны методики БОС для лечения глазных и нервных болезней, а также для реабилитации пациентов в ортопедической практике [5, 6, 7, 8, 10]. В настоящее время метод биологической обратной связи широко применяется как за рубежом, так и в России. Показаниями для применения БОС-терапии в урогинекологической практике являются: различные виды недержания мочи у взрослых и детей; синдром тазовой релаксации или синдром опущения стенок влагалища; сексуальные дисфункции у женщин (снижение силы оргазма, аноргазмия, вагинизм); профилактика недержания мочи у женщин в послеродовом периоде после патологических и травматических родов [11, 13].
Следует отметить, что одним из немаловажных преимуществ метода БОС является его безопасность. Данный вид терапии не имеет абсолютных противопоказаний. Относительные противопоказания связаны с двумя группами причин, которые в целом укладываются либо в физическую, либо в психологическую невозможность выполнения пациентом поставленной перед ним задачи.
К первой группе можно отнести следующие патологические состояния: заболевания, которые создают принципиальную невозможность достижения положительного эффекта в силу значительных анатомических изменений органов малого таза: злокачественные опухоли, выраженная инфравезикальная обструкция; местные инфекционно-воспалительные заболевания в стадии обострения, препятствующие применению ректальных и вагинальных датчиков: кольпиты, вульвовагиниты и т. д.; тяжелые сопутствующие заболевания в стадии декомпенсации, например сердечно-сосудистые (нестабильная стенокардия, острое нарушение мозгового кровообращения), тереотоксикоз, а также инфекционные (вследствие гипертермии) болезни и травмы.
Во вторую группу относительных противопоказаний можно включить: возраст моложе 4–5 лет, когда пациент не может осознать поставленную перед ним задачу из-за недостаточного развития умственных способностей; старческий возраст, сопровождающийся потерей интеллекта; психические заболевания; отсутствие мотивации и иждивенческая позиция больного, не желающего принимать участие в лечении [11, 14].
Цель исследования: оценить эффективность лечения различных видов недержания мочи у женщин с помощью метода БОС.
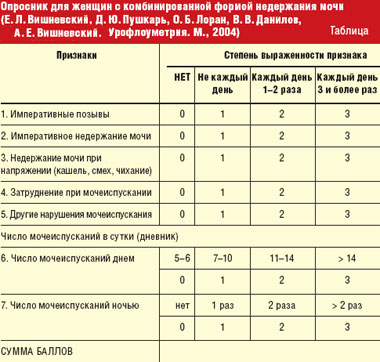
Материалы и методы. С ноября 2004 по май 2005 гг. в отделении гинекологической эндокринологии НЦАГиП РАМН с помощью метода БОС пролечено 65 пациенток, 18 из которых страдали стрессовым недержанием мочи, 25 — ургентным и 22 — комбинированной формой недержания мочи. Возраст пациенток колебался от 36 до 68 лет (средний возраст — 52 года). Перед началом БОС-терапии проводилось анкетирование, комплексное уродинамическое исследование (КУДИ), а также ультразвуковое исследование (УЗИ) с применением трехмерной реконструкции изображения. Пациентки всех трех групп заполняли специальный опросник для женщин с недержанием мочи для определения степени выраженности признака в баллах [3] (табл.).
По данным анкетирования пациентки 1-й группы со стрессовым недержанием мочи имели нормальное число мочеиспусканий в сутки (от 3 до 6). Число мочеиспусканий в сутки у женщин 2-й и 3-й групп до начала лечения колебалось от 9 до 22 раз (в среднем — 15,5), 17 пациенток (36,1%) из них отмечали эпизоды ургентного недержания мочи. По шкале определения степени выраженности симптоматики 9 пациенток из 1-й и 2-й групп (19,1%) имели оценку «14 баллов», 17 женщин (36,2%) — «12 баллов», 14 (29,8%) — «10 баллов» и 7 пациенток (14,9%) — «8 баллов». По результатам уродинамического исследования у женщин 1-й группы первоначально определялись: большой цистометрический объем (от 400 до 600 мл и более); выраженно сниженный тонус детрузора; снижение детрузорного давления и его низкий процентный вклад в пузырное давление во время мочеиспускания; снижение показателей максимального внутриуретрального давления (МВУД) на 30% и более; положительная кашлевая проба на объеме 100–400 мл. Показатели давления обратного сопротивления уретры (URP) колебались от 47 до 65 см. водн. ст., что в 2–2,5 раза меньше нормы. По данным трехмерной эхографии у 13 (72,2%) женщин наблюдались признаки сфинктерной недостаточности; у 12 (66,6%) женщин определялось цистоцеле I степени, у 2 (11,1%) — цистоцеле II степени с признаками гипермобильности уретры. У пациенток 2-й и 3-й групп по результатам КУДИ определялось снижение функционального и максимального цистометрического объемов, а у 27 (57,4%) женщин отмечались признаки нестабильности детрузора. Кроме того, у пациенток 3-й группы отмечались уродинамические признаки стрессового недержания мочи разной степени выраженности. По данным трехмерной эхографии у 41 женщины (87,2%) 2-й и 3-й групп определялось снижение объемных показателей парауретрального кровотока, что свидетельствовало о нарушении трофических процессов в этой области. У 17 пациенток (77,2%) 3-й группы были выявлены признаки сфинктерной недостаточности разной степени выраженности, у 6 (27,2%) — гипермобильность уретры.
Лечение методом БОС проводилось на отечественном аппарате «Амблиокор». Курс лечения состоит из 15 процедур (3 программы обучения). Занятия проводились каждый день или через день, средняя продолжительность каждого составила 30 мин. В основу упражнений, выполняемых пациентками на аппарате, легли тонические и фазовые произвольные сокращения мышц наружного сфинктера уретры (m. pubococcygeus, m. bulbokavernosus) и наружного анального сфинктера (m. levator ani). Под фазовыми понимают кратковременные (не более 1 сек) сокращения с максимальной силовой амплитудой (1-я программа обучения). При тонических сокращениях указанные мышцы необходимо удерживать в напряжении в течение более длительного времени — 15–30 сек (3-я программа). 2-я программа направлена на сочетание коротких фазовых и длительных тонических сокращений мышц тазового дна. 59 пациенток (92%) из всего числа пролеченных прошли два курса лечения на аппарате «Амблиокор» с интервалом в 2–3 мес. При этом к пациенткам предъявлялось настоятельное требование — продолжать тренировки во время перерыва в домашних условиях.
Результаты. Контрольные обследования, включавшие анкетирование, гинекологический осмотр, проведение кашлевого теста, УЗИ с трехмерной реконструкцией, а также комплексное уродинамическое исследование, выполнялись после проведения 2-го курса БОС-терапии. По результатам анкетирования 7 пациенток (38,9%) из 1-й группы после окончания лечения полностью удерживали мочу. Показатели уродинамических исследований также отражали положительную динамику: отмечалось повышение МВУД в среднем на 15%; давление закрытия уретры повышалось в среднем на 10%; показатели давления обратного сопротивления уретры (URP) увеличивались в среднем на 25%. Следует отметить, что данные пациентки первоначально имели легкую степень недержания мочи при напряжении. У 6 женщин (33,3%) из 1-й группы со средней и тяжелой формой заболевания наблюдалось значительное снижение частоты эпизодов недержания мочи, а также уменьшение количества выделяемой мочи при напряжении. И 5 пациенток (27,7%) с тяжелой степенью стресс-инконтиненции отмечали лишь незначительное улучшение. Немаловажным является тот факт, что возраст последних в среднем составлял 61,5 лет (от 57 до 66 лет). Пациенткам 1-й группы, неудовлетворенным результатами БОС-терапии, в дальнейшем было произведено хирургическое лечение (парауретральное введение геля «ДАМ+», TVT).
По данным анкетирования все пациентки 2-й группы имели положительную динамику. Частота мочеиспусканий в сутки после лечения колебалась от 6 до 10 раз. По шкале определения степени выраженности симптоматики 9 пациенток из 2-й группы (18%) имели оценку «2 балла», 10 женщин (40%) — «4 балла» и 6 (24%) — «6 баллов». По результатам уродинамических исследований у 21 пациентки (84%) определялось увеличение функционального и максимального объемов мочеиспускания; нестабильность детрузора не определялась ни у одной женщины; у 7 (28%) пациенток были выявлены подпороговые колебания детрузорного давления. УЗИ с трехмерной реконструкцией показало значительное повышение показателей линейного и объемного кровотока в парауретральных артериях.
В 3-й группе с комбинированной формой недержания мочи наиболее успешные результаты были получены у женщин с преобладающим императивным (ургентным) компонентом над стрессовым (стрессовое недержание отмечалось в легкой форме). Частота мочеиспусканий в 3-й группе после лечения колебалась от 5 до 9 раз в сутки. По шкале определения степени выраженности симптоматики 12 пациенток из 3-й группы (54,5%) имели оценку «2 балла», 8 женщин (36,4%) — «4 балла» и 2 женщины (9%) — «6 баллов». В результате комплексных уродинамических исследований, проведенных после БОС-терапии, у пациенток 3-й группы наблюдалось: увеличение функционального и максимального объемов мочеиспускания; у 6 (27,2%) женщин определялись подпороговые колебания детрузорного давления. У 12 (54,5%) пациенток 3-й группы после лечения признаков стрессового недержания мочи выявлено не было. УЗИ с трехмерной реконструкцией в 90% случаев показало значительное повышение показателей линейного и объемного кровотока в парауретральных артериях; у 9 пациенток отмечалось увеличение толщины рабдосфинктера (в среднем от 2 до 3,5 мм). 8 пациенткам 3-й группы с тяжелой степенью стрессового недержания мочи после нормализации суточного ритма мочеиспусканий (6–8 раз в сутки) в дальнейшем было произведено хирургическое лечение.
Выводы
На основании полученных результатов нами определены показания к применению БОС-терапии в урогинекологической практике: стрессовое недержание мочи легкой степени тяжести; стрессовое недержание мочи средней и высокой степеней тяжести как этап подготовки к оперативному лечению; стрессовое недержание мочи любой степени тяжести при невозможности выполнения хирургического вмешательства из-за сопутствующей экстрагенитальной патологии; императивные (ургентные) формы нарушения мочеиспускания; комбинированная форма недержания мочи.
Таким образом, метод биологической обратной связи является одним из эффективных консервативных методов лечения всех типов недержания мочи. Одним из положительных моментов данного вида терапии является его патогенетическая направленность. Эффект БОС заключается, с одной стороны, в возможности увеличения активности и сократительной способности произвольного уретрального сфинктера, а также в достижении его мышечной гипертрофии путем направленных сознательных тренировок; с другой стороны, как показали результаты трехмерной эхографии, — в улучшении кровообращения и трофических процессов в области малого таза. Кроме того, по данным ряда авторов [6, 12], произвольные сокращения наружного анального и наружного уретрального сфинктеров приводят к рефлекторному торможению сократительной активности детрузора, представляя так называемые анально-детрузорный и уретрально-детрузорный рефлексы, при этом становится понятной высокая эффективность БОС-терапии у больных с императивными нарушениями мочеиспускания. Другими важными преимуществами метода БОС являются: безболезненность и минимальная инвазивность; отсутствие побочных эффектов; возможность сочетания с любыми другими методами лечения (кроме электростимуляции); возможность использования любых других методов лечения в дальнейшем.
Литература
В. Е. Балан, доктор медицинских наук, профессор
Е. И. Ермакова, кандидат медицинских наук
Л. А. Ковалева
НЦАГиП Росмедтехнологий, Москва