Квамател или омез что лучше собаке
Место кваматела (фамотидина) в терапии эрозивно-язвенных поражений верхнего отдела желудочно-кишечного тракта
Три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксати
 |
Три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксатидин, низатидин) и ингибиторы К+ — Na + — АТФ-азы (oмeпpaзoл)
Эрозивно-язвенные изменения слизистой оболочки могут служить проявлением широкого круга заболеваний и состояний, связанных с поражением верхнего отдела желудочно-кишечного тракта. К ним относятся язвенная болезнь желудка и двенадцатиперстной кишки, лекарственные и симптоматические язвы, возникшие при приеме нестероидных противовоспалительных препаратов, глюкокортикоидов или вследствие травматического, ожогового или послеоперационного шока.
Как известно, в реализации патологического процесса, приводящего к возникновению эрозий и язв верхнего отдела желудочно-кишечного тракта, важнейшее значение имеет нарушение равновесия между постоянно существующими факторами агрессии, прямо или опосредованно воздействующими на слизистую оболочку пищевода, желудка и двенадцатиперстной кишки, и факторами защиты, способствующими предотвращению развития указанных поражений или их эффективной регенерации. На сегодняшний день однозначно доказано, что в развитии эрозивно-язвенных поражений слизистой оболочки необходимым является наличие соляной кислоты. Речь может идти о ее избыточном выделении, имеющем место при язвенной болезни двенадцатиперстной кишки, некоторых формах язвенной болезни желудка и синдроме Золлингер — Эллисона, парциальной гиперсекреции в сочетании с относительной недостаточностью факторов защиты и, наконец, присутствие ее в нормальных и пониженных концентрациях в качестве необходимого агента в случаях возникновения симптоматических или лекарственных язв.
Как известно, существуют три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксатидин, низатидин) и ингибиторы К+ — Na + — АТФ-азы (oмeпpaзoл) [2]. Фaмoтидин (химическим заводом «Гедеон Рихтер», Венгрия, производится под названием «Квамател») относится к третьему поколению препаратов группы блокаторов Н2-рецепторов. Ряд фармакологических свойств сделали его на сегодняшний день одним из наиболее эффективных лекарственных средств, используемых в лечении кислотозависимых поражений желудочно-кишечного тракта. Фамотидин хорошо всасывается и его концентрация в сыворотке крови обнаруживает четкую корреляцию с дозой. Пища и прием антацидных препаратов не оказывают существенного влияния на его усвоение. Обнаружена высокая степень селективности действия фамотидина, зависящая от дозы, благодаря чему прием 40 мг фамотидина ингибирует секрецию соляной кислоты на 70 —80%, эффект достигает максимума через 3 — 4 часа после приема препарата внутрь и сохраняется на достаточно высоком уровне на протяжении 10 —12 часов и дольше. От 30 до 60% фамотидина в зависимости от способа введения выделяется с мочой в неизменном виде. У больных с умеренной почечной недостаточностью выделение фамотидина уменьшено незначительно. Суточная лечебная доза в 40 мг фамотидина соответствует по антисекреторному эффекту 300 мг ранитидина или 1200 мг циметидина. Отмечено, что специфическое действие этого препарата при его однократном приеме сохраняется гораздо дольше, чем у других Н2-блокаторов. К главным достоинствам фамотидина, в сравнении с препаратом первого поколения циметидином, относится отсутствие его взаимодействия с системой цитохрома P-450 печени. Благодаря чему он не оказывает влияния на метаболизм ряда лекарственных препаратов и не вызывает их кумуляции. Фамотидин также не усиливает секреции пролактина и не вызывает антиандрогенного эффекта, не взаимодействует с алкогольной дегидрогеназой печени. Побочные действия фамотидина в выборке из свыше 6000 наблюдений отмечены в 0,43% случаев в форме желудочно-кишечных расстройств, головной боли, кожной сыпи. Возникшие нарушения исчезли самостоятельно после отмены препарата или уменьшения его дозы. Клиническая эффективность фамотидина была оценена в исследованиях зарубежных и отечественных авторов на основании изучения ряда основных параметров, характеризующих течение патологического процесса. Установлено, что при использовании терапевтической дозы 40 мг в сутки, назначаемой однократно или дважды в день по 20 мг, клинические проявления язвенной болезни в виде болей и диспептических симптомов к концу второй недели частично или полностью исчезали у 52 — 70% пациентов. По нашим данным, на фоне приема кваматела 48 больными с дуоденальной язвой боли исчезли через 2 недели в 82% случаев. Через 4 недели констатировано рубцевание дуоденальных язв у 75 — 85% больных, в наших наблюдениях количество составило 86%, причем у половины пациентов квамател использовался как средство монотерапии [3]. К завершению восьмой недели, по данным японских авторов, достигнуто заживление дуоденальных, желудочных язв, язв анастомоза в среднем в 92% случаев.
| Фамотидин является эффективным антисекреторным препаратом, обладающим высокой избирательностью, не обладает побочными действиями, свойственными цимитидину, не влияет на метаболизм других лекарственных средств |
В лечении желудочных кровотечений используется лекарственная форма кваматела для парентерального введения. По данным зарубежных исследователей, положительный результат в лечении желудочных кровотечений, вызванных пептической, стрессорной или медикаментозной язвой, а также эрозивными поражениями, после семидневной терапии был достигнут в 68 — 75% случаев. Растворимая форма кваматела с успехом применялась и отечественными авторами [3]. Данные по применению препарата при желудочном кровотечении у 22 больных в дозе 40— 80 мг в сутки свидетельствуют, что его остановка и (или ) отсутствие рецидива достигнуто в 82% случаев. Следует отметить, что применение кваматела сочеталось с использованием всех современных средств гемостаза, включая и эндоскопические методы. Последующее лечение включало в себя прием кваматела внутрь. Мы с успехом применяли инъекционную форму в тех случаях, когда прием препарата внутрь был невозможен. У 8 больных с острым панкреатитом или обострением хронического панкреатита внутривенное капельное введение позволило в первые сутки быстро купировать боли и многократную рвоту. Кроме того, квамател назначался больным с пищеводно-плевральным свищем и язвой желудка, рефлюкс-эзофагитом, осложненным стриктурой пищевода и петической язвой, больным с многократной рвотой и множественными язвами желудка на фоне приема нестероидных противовоспалительных препаратов (НПВП), а также пациентам с множественными язвами желудка на фоне хронической почечной недостаточности. Во всех этих случаях удалось введением кваматела парентерально купировать острые проявления, связанные, в частности, с избыточной секрецией соляной кислоты, и в последующем в плановом порядке продолжить лечебные мероприятия. Данные литературы свидетельствуют об успешном применении фамотидина при лечении язв, вызванных приемом НПВП [1]. Демонстративной моделью эффективности фамотидина является синдром Золлингер — Эллисона. Применение допустимой суточной дозы в 120 — 160 мг существенно снижает дебит соляной кислоты и пепсина, причем кратность введения оказывается меньшей, по сравнению с циметидином и ранитидином. Фамотидин с успехом используется в терапии рефлюкс-эзофагита: 4 — 6-недельная терапия в терапевтических (40 мг) или вдвое ее превышающих дозах в 70% случаев позволила купировать воспалительные изменения и клинические проявления заболевания. Помимо рассмотренных выше заболеваний, необходимо помнить о существовании больных с симптомами гиперацидизма, которые могут сопровождаться эрозивным гастродуоденитом — в этих случаях назначение фамотидина также может быть оправданным. И наконец, его использование в качестве средства для профилактики рецидивов в дозе 20 мг, по данным многоцентровых исследований, позволило уменьшить вероятность повторного обострения до 23%.
Таким образом, фамотидин (квамател), является эффективным антисекреторным препаратом, обладающим высокой избирательностью и способным при существенно меньшей дозе, по сравнению с другими блокаторами Н2-рецепторов, оказывать ингибирующее влияние на секрецию соляной кислоты. Препарат хорошо всасывается после приема внутрь, сохраняя высокую концентрацию в крови и терапевтическую активность на протяжении длительного времени, что позволяет принимать его один раз в сутки. Имеющаяся форма для парентерального введения дает возможность использовать его в ситуациях, когда необходимо в короткое время создать высокую его концентрацию в крови, включая случаи, когда прием препарата внутрь невозможен. Фамотидин не обладает побочными действиями, свойственными циметидину, не влияет на метаболизм других лекарственных средств. Диапазон заболеваний, при котором квамател может использоваться в качестве основного терапевтического средства или в целях профилактики поражений, связанных с избыточной секрецией соляной кислоты, остается достаточно широким, несмотря на появление более мощных ингибиторов секреции. Все сказанное выше позволяет рекомендовать широкое использование кваматела в клинической практике.
1. Артишевская Н. И., Буглова А. Е. Защитная роль кваматела R при применении нестероидных противовоспалительных препаратов. Медикал Маркет, 1996, v 24 (4). С. 31-32.
2. Белоусов Ю. Б., Асецкая И. Л. Фармакотерапия язвенной болезни. Клиническая фармакология и терапия, 1993, v2. С. 54-57
З. Никифоров П. А., Белоусова Е. А., Златкина А. Р. и др. Опыт использования препарата «Квамател» в терапии пептических поражений верхнего отдела желудочно-кишечного тракта. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. Материалы 2-й Гастроэнтерологической недели, 1996, v 4. С. 96
Лечение при ХПН
Добрый день! Коту 13 лет. Поставили ХНП. Результаты пугающие. Врач сказал, что котика вряд ли вытащить, но хочу сделать все возможное. Анализы (2 раза кровь (1 до капельниц), 2 после капельниц, узи и гормон ) прикрепила. Что сейчас назначено:
— диета (хилс кд);
— под холку 50 мл физ.раствора + карбоксилаза 2 раза в день;
— 2 раза в день леспефлан 8 капель
— 1 раз в день ренал адванс (сухой порошок).
До этого были:
— капельницы (50 мл. Физ раствора карбоксилаза, рибоксин и нефротект)
— синулок
— b12
— ацилок
Курс прокапали по назначению 7 дней, по анализам не легче (фосфор в норму пришел и креатенин за неделю на 18 пунктов снизился). Котейка 400 грамм набрал и начал есть и стал теплым.
Сейчас опять апатия (после смены лечения), холодный, кормлю через шприц.
Может опять поменять лечение или ждать результата (2 день так), может добавить что то.
Спасибо за совет! Ездить для котейки до Вас далеко (испытывает стресс). Пользуемся коиникой то что рядом.
у вас сделана биохимия крови, в которой куча дорогих и совершенно не нужных показателей, но нет общего клинического анализа крови с ручным подсчетом лейкоформулы
чтобы посмотреть какой лейкоциты (есть ли воспаление), показатели красной крови (есть ли анемия) и тд
и анализ мочи с мискроскопией осадка и соотношение белок-креатинин по моче.(можно отнести в шанс-био и сделать срочный анализ.
Все коты стрессуют и не любят ездить по клиникам.. но «лечение» у недоветов в вашей соседней не на пользу котейке..
Можете также в Зоовет к Аксеновой
В Оберег к Макаровой
кокарбоксилаза не нужна
Сравнительная характеристика антисекреторных препаратов различных групп по данным суточного рН-мониторирования
При выборе антисекреторного препарата, дозы, кратности, времени приема необходимо учитывать его латентный период, продолжительность действия и особенности колебания интрагастральной кислотности Язвенная болезнь двенадцатиперстной кишки (ЯБДПК) входит в
При выборе антисекреторного препарата, дозы, кратности, времени приема необходимо учитывать его латентный период, продолжительность действия и особенности колебания интрагастральной кислотности
Язвенная болезнь двенадцатиперстной кишки (ЯБДПК) входит в число наиболее распространенных заболеваний. Согласно отчету МЗ РФ, в последние годы контингент больных с впервые выявленной ЯБДПК возрос с 18 до 26%. В настоящее время под диспансерным наблюдением с диагнозом язвенная болезнь находится около 3 млн. человек, из которых каждый десятый оперируется. От осложнений, связанных с неадекватным лекарственным лечением больных язвенной болезнью, в России ежегодно умирают около 6 тыс. человек в трудоспособном возрасте [1]. Поэтому вопросы лечения и профилактики ЯБДПК весьма актуальны для практического здравоохранения.
В настоящее время наряду с традиционными представлениями о патогенезе ЯБДПК существенное значение придается инфекции Helicobacter pylori (HP) как ведущему звену патогенеза и основному фактору рецидивирования ЯБДПК. Снижение кислотной продукции и эрадикация НР-инфекции резко уменьшают частоту рецидивов язвенной болезни [2]. В базисной противоязвенной терапии, направленной на купирование симптомов обострения язвенной болезни, достижение (в возможно более короткие сроки) рубцевания язвенного дефекта и эрадикации НР, антисекреторные препараты (АСП) занимают ведущие позиции.
Установлено, что оптимальная эффективность противоязвенной терапии достигается при поддержании интрагастрального рН выше 3,0 в течение 18 часов в сутки при лечении язв желудка и выше 4,0 — при лечении язв луковицы двенадцатиперстной кишки [7]. Для эрадикации НP целесообразно повышение рН до 5,0 (лучше 6,0-7,0); при этом бактерия вступает в фазу деления и становится чувствительной к антибиотикам [5].
Цель настоящего исследования — изучение кислотоингибирующей активности различных групп АСП, применяемых при лечении язвенной болезни: блокаторов Н2-рецепторов гистамина ранитидина (препарат зантак фирмы GlaxoWellcome) и фамотидина (препарат квамател фирмы Gedeon Richter), пилорида (комбинированный препарат ранитидин-висмута цитрат фирмы GlaxoWellcome), омепразола (омез фирмы Dr. Reddy’s Laboratories и селективного холинолитика гастроцепина (фирма Boehringer Ingelheim Ellas A. E.).
Мы обследовали 179 больных (156 мужчин и 23 женщины в возрасте от 20 до 65 лет) ЯБДПК в стадии обострения. Всем больным проводилась суточная рН-метрия с использованием системы, предназначенной для длительного непрерывного мониторирования рН желудка фирмы Synectics medical (Швеция). Для выявления кислотоингибирующего эффекта АСП проводили лекарственную пробу с ранитидином (150 мг) 40 больным, фамотидином (20 мг) 40 больным, пилоридом (400 мг) 35 больным, омезом (20 мг) 48 больным и гастроцепином (50 мг) 18 больным.
При оценке действия препарата учитывались: наличие резистентности к впервые принятой дозе АСП — отсутствие повышения рН до 4,0 при приеме препарата; скорость антисекреторного ответа; продолжительность латентного периода — отрезка времени от момента приема препарата до подъема интрагастрального рН>4,0; продолжительность действия препарата по отрезку времени с интрагастральным рН> 4,0 и эффективность действия — процент времени с рН>4,0 в течение суток. Все группы больных были сопоставимы по возрастно-половому составу и длительности заболевания.
Соответствие критериям оценки действия гастроцепина в разовой дозе 50 мг было отмечено лишь у одного больного: латентный период составил 4,5 часа, продолжительность действия — 4 часа. У остальных больных повышение интрагастрального рН>3 не было отмечено. Согласно результатам наших исследований антисекреторной эффективности гастроцепина, а также данным, полученным другими авторами [3, 4], гастроцепин, вводимый в максимальной суточной дозе как в энтеральной, так и в парентеральных формах, не оказывает существенного влияния на уровень интрагастральной кислотности и не может быть рекомендован как базисный АСП. Параметры эффективности других АСП представлены в таблице.
Как видно из нее, наибольшая резистентность к впервые принятой дозе АСП отмечена у омепразола — у 15 (32%) больных, наименьшая — у пилорида — у 4 (11%) больных. Резистентность к ранитидину и фамотидину, существенно не отличающаяся от резистентности к пилориду, составила 12,5%.
У больных, не имевших резистентности к АСП, более быстрый ответ интрагастрального рН был выявлен на прием ранитидина и пилорида, при этом у 42% пациентов повышение рН до 4 достигалось в течение часа. Подобный эффект наблюдался у 7 (23%) больных, получавших фамотидин, и лишь у 2 (7%) принимавших омепразол. Значительный разброс времени начала ответа рН после приема АСП свидетельствует о наличии неодинаковой индивидуальной чувствительности больных язвенной болезнью к блокаторам Н2-рецепторов гистамина и ингибиторам протоновой помпы.
Пилорид имеет наименьший латентный период, который по продолжительности существенно не отличается от латентного периода ранитидина и достоверно (Р
Препараты для желудка
Пищеварение — сложный физиологический процесс. Желудок играет в нем важнейшую роль: он секретирует пищеварительный сок, собирает токсины, расщепляет белки на аминокислоты и т.д. Когда пищеварение нарушается, не стоит бесконтрольно принимать лекарства для желудка. Важно запомнить как и в каких ситуациях проявляются неприятные ощущения, чтобы дать лечащему врачу точную информацию для правильного назначения терапии.
Распространенные причины проблем с желудком
Чтобы выбрать эффективный и действенный препарат для желудка, нужно определить происхождение проблемы. Это могут быть:
острые состояния, с которыми не справиться без медицинской помощи;
незначительные временные нарушения.
При более детальном рассмотрении проблемы можно выделить пять основных причин.
Неправильное питание
Употребление продуктов сомнительного качества, фаст-фуд и несбалансированный рацион могут провоцировать периодические спазмы. При переедании образуется внутреннее давление, провоцирующее изжогу. Регулярное употребление в пищу бобовых приводит к газообразованию. Пища с высоким содержанием токсинов (бахчевые, плодовые) может вызывать отравления организма различной степени тяжести.
Воздействие стресса
Стрессовые факторы могут провоцировать острые и неожиданные спазмы в области желудка. Причиной выступают экстремальные ситуации, а не хронические и затянувшиеся депрессии. В таких ситуациях рекомендуется принять травяной успокаивающий чай, спазмолитик.
Антибиотикотерапия
Любые лекарственные средства, принимаемые длительный период, оказывают на человека положительное и одновременно негативное действие. Даже если терапия проводится не в отношении ЖКТ, именно он в первую очередь страдает от побочных действий. Антибиотики перорального типа поступают в желудок, где они и разделяются на отдельные компоненты, распространяющиеся по назначению.
В результате нарушается микрофлора пищеварительной системы, из-за чего появляются неприятные ощущения. Наиболее выраженное побочное действие у цефалоспорина и тетрациклина. Даже при сокращенном курсе лечения они:
уничтожают полезную микрофлору;
провоцируют дисбаланс рН.
Помощь в таких случаях оказывается пробиотиками. Также можно привести в норму желудочную кислотность, регулярного употребляя кисломолочные продукты.
Язвенная болезнь
Язва кишечника или желудка возникает по таким причинам, как:
стрессы хронического типа;
поступление в ЖКТ агрессивных химических компонентов.
В хроническом состоянии боль практически неощутима. Она прогрессирует в периоды обострения после употребления кислых или острых продуктов, алкоголя, различных пряностей. В критических случаях острая боль может сопровождаться внутренним кровотечением.
Гастрит
Это воспалительный процесс, который поражает слизистую оболочку желудка. Заболевание бывает хроническим с регулярным болевым синдромом или острым с резкими приступами, быстро появляющимися и исчезающими. Лечение гастрита рекомендуется начинать на самых ранних стадиях.
Лекарственные средства при язве и гастрите
Терапия этих заболеваний должна назначаться врачом, с учетом имеющейся симптоматики. Эти патологии взаимосвязаны, поэтому препараты для их лечения схожи. Чаще всего их действие направлено на нейтрализацию H. Pylori. Таблетки, назначаемые при боли в животе, можно условно разделить на 4 категории.
Антибиотики
Гастроэнтерологи тщательно подходят к подбору лечения антибиотиками. Необходимо сопоставить риски побочных действий и полезный эффект. Чаще всего двухнедельный курс антибиотикотерапии — это единственный способ уничтожить H. Pylori.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
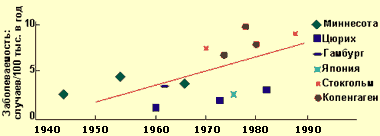 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва



